- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2024-01-15 20:03.
- Ostatnio zmodyfikowany 2025-11-02 20:14.
Powikłania ospy wietrznej
Treść artykułu:
-
Możliwe opcje przebiegu infekcji u dorosłych
- Ospa wietrzna
- Półpasiec (półpasiec)
- Kliniczne postacie ospy wietrznej
- Powikłania po ospie wietrznej
- Konsekwencje ospy wietrznej u kobiet w ciąży
- Specjalna profilaktyka
- Wideo
Ospa wietrzna lub ospa wietrzna należy do rozległej grupy ostrych chorób przenoszonych drogą powietrzną. Wywołuje ją ludzki herpeswirus typu 3. Wirus ten powoduje nie tylko ospę wietrzną, ale także półpasiec. Ospa wietrzna choruje głównie w dzieciństwie. Patologia u dorosłych jest rzadka i zwykle charakteryzuje się cięższym przebiegiem. Występowanie powikłań ospy wietrznej u dorosłych zależy od stanu odporności i obecności współistniejącej patologii. Odpowiednie i terminowe leczenie jest kluczem do wyzdrowienia. Specyficzna profilaktyka jest prowadzona poprzez szczepienia.
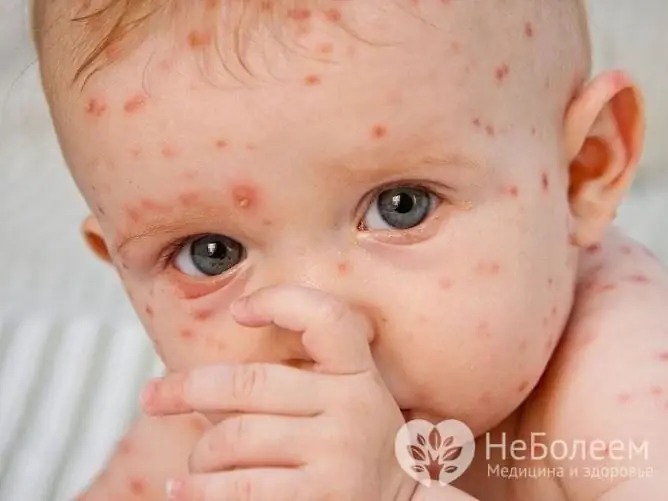
Zwykle ospa wietrzna u dzieci jest łagodna, ale z wielu powodów mogą wystąpić różne komplikacje
Możliwe opcje przebiegu infekcji u dorosłych
Ludzki herpeswirus typu 3 (HHV-3, wirus ospy wietrznej i półpaśca, wirus ospy wietrznej i półpaśca) wywołuje dwie choroby.
Ospa wietrzna
Częściej chorują dzieci w wieku poniżej 7-10 lat, przebieg choroby jest zwykle łagodny, dorośli rzadko chorują.
Wirus dostający się do organizmu jest wprowadzany do błon śluzowych górnych dróg oddechowych, dostaje się do krwiobiegu i jest osadzany w skórze. Temperatura wzrasta, pojawiają się niespecyficzne objawy infekcji: osłabienie, ból głowy, odcinek lędźwiowo-krzyżowy. Po 1-2 dniach na twarzy, skórze głowy i tułowiu pojawia się wysypka: różowe plamy od 2 do 4 mm, które po kilku godzinach zamieniają się w grudki (guzki), a następnie w pęcherzyki (pęcherzyki). Te ostatnie wysychają po 24-72 godzinach, tworząc strupy, które odpadają po 2-3 tygodniach choroby.
Dorośli charakteryzują się masywnymi wysypkami, nasileniem ogólnych objawów toksycznych i silnym świądem. Wysypka może również pojawić się na błonach śluzowych jamy ustnej, spojówkach, narządach płciowych, czemu towarzyszy bolesność i powstawanie nadżerek. Okres wzrostu temperatury trwa od 2 do 8 dni, wysypki - od 2 do 7-9 dni. Jeśli powikłania się nie rozwiną, następuje powrót do zdrowia i powstaje trwała odporność.
W niektórych przypadkach patogen może długo istnieć w ludzkim ciele, a po pewnym czasie może stać się aktywny i powodować półpasiec.
Półpasiec (półpasiec)
Przy pierwszym spożyciu, zwykle u dziecka lub nastolatka, wirus opryszczki pospolitej typu 3 wywołuje typową ospę wietrzną. Jednak w niektórych przypadkach chora osoba przechodzi w stan „snu” i przez długi czas ukrywa się w komórkach nerwowych, nie wywołując żadnych objawów. Wynikiem aktywacji wirusa pod wpływem różnych czynników prowokujących jest wyjście z komórek nerwowych, ruch wzdłuż nerwu i uszkodzenie skóry.
Choroba zaczyna się od ogólnego osłabienia i hipertermii. Wzdłuż pni nerwowych, częściej gałęzi międzyżebrowych i trójdzielnych, najpierw pojawia się lekkie swędzenie i mrowienie, a następnie pojawiają się wysypki: różowe plamki, które po 3-4 dniach zamieniają się w guzki, a po krótkim czasie - w bąbelki z przezroczystą zawartością. Procesowi towarzyszy wzrost regionalnych węzłów chłonnych. Stopniowo pęcherzyki pękają, wysychają, tworząc skorupy. Niepowikłany półpasiec trwa od 3 do 4 tygodni.
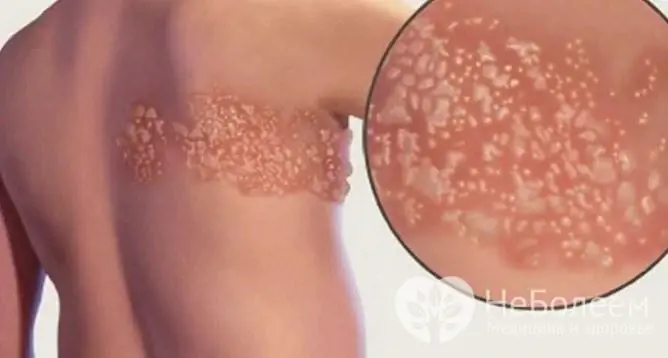
Półpasiec to odmiana choroby wywoływanej przez wirus ospy wietrznej-półpaśca
Nie zawsze obserwuje się typowy przebieg ospy wietrznej i półpaśca.
Kliniczne postacie ospy wietrznej
Ospa wietrzna jest zwykle łagodna. W niektórych przypadkach mogą wystąpić ciężkie kliniczne postacie choroby.
| Forma kliniczna | Opis |
| Uogólnione (trzewne, rozpowszechnione) | Charakteryzuje się wysoką gorączką, silnym zatruciem, obfitymi wysypkami na skórze i błonach śluzowych oraz uszkodzeniem narządów wewnętrznych. |
| Krwotoczny | Występuje rzadko, występuje u osób z osłabioną odpornością. Zawartość pęcherzyków jest krwotoczna lub krwotoczna. Obserwuje się krwotoki skóry i błon śluzowych, krwawienia z nosa, wymioty zmieszane z krwią, krwioplucie, krew w moczu. |
| Pęcherzowy (woreczek żółciowy) | Na tle typowych wysypek pojawiają się bąbelki o średnicy do 3 cm z wiotką oponą i mętną zawartością. Po otwarciu pęcherzyków płaczące powierzchnie pozostają na swoim miejscu. Proces gojenia może zakończyć się pojawieniem się brązowawych plam. |
| Krostkowy | W przypadku tego typu choroby zawartość pęcherzyków ropieje. Dzięki temu elementy wysypki nie znikają przez długi czas, pigmentacja utrzymuje się na swoim miejscu przez kilka tygodni. |
| Gangrenous (nekrotyczny) |
Strefa zapalenia tworzy się wzdłuż obrzeża pęcherzyków z ropną zawartością. Następnie w miejscu pęcherzy tworzą się strupy, po których pojawiają się owrzodzenia z obszarami martwicy i podrażnionymi brzegami. |
Nietypowe formy ospy wietrznej rozwijają się na tle słabej odporności organizmu. Czynniki wywołujące spadek odporności to:
- przyjmowanie leków (hormony, antybiotyki, sulfonamidy, środki przeciwgrzybicze itp.);
- nadmierny stres fizyczny i emocjonalny;
- przedłużona hipotermia;
- nowotwory złośliwe;
- narażenie na promieniowanie;
- krzywda zawodowa;
- niewystarczająca racja żywnościowa;
- nadużywanie alkoholu, palenie tytoniu.
Czynniki te powodują ciężkie formy infekcji zarówno u dzieci, jak iu dorosłych.
Powikłania po ospie wietrznej
Rozwój powikłań ospy wietrznej następuje z powodu działania samego wirusa oraz z powodu dodania wtórnej infekcji wywołanej przez różne bakterie. Te pierwsze, bezpośrednio związane z herpeswirusem, są zwykle nazywane specyficznymi, drugie - bakteryjne.
| Tkanki, układy i narządy zaangażowane w proces patologiczny | Komplikacje |
| Skóra, tłuszcz podskórny | Streptoderma lub pioderma (ropne zmiany skórne wywołane przez paciorkowce); ropień (ropne zapalenie tkanek z ich topieniem i utworzeniem ograniczonej ropnej jamy); phlegmon (rozlane ropne zapalenie przestrzeni komórkowych); róży (zakażenie tkanek miękkich wywołane przez paciorkowce beta-hemolityczne grupy A). |
| Błony śluzowe | Kiedy jama ustna jest uszkodzona, rozwija się zapalenie jamy ustnej, krtań - zapalenie krtani, czasami z objawami zwężenia dróg oddechowych, oczu - zapalenie spojówek, ucho - zapalenie ucha środkowego. |
| Układ oddechowy | Ostre nieżytowe zapalenie górnych dróg oddechowych, zapalenie krtani i tchawicy, zapalenie płuc. Przebieg zapalenia płuc może być ciężki, z ciężką dusznością, sinicą (niebieskawym zabarwieniem skóry i błon śluzowych), plwociną z domieszką krwi. |
| ośrodkowy układ nerwowy | Zapalenie mózgu (zapalenie mózgu), zapalenie mózgu i rdzenia kręgowego (jednoczesne uszkodzenie mózgu i rdzenia kręgowego). Zapalenie mózgu rozwija się zwykle w 4-7 dniu choroby, kiedy pojawia się gorączka, bóle głowy, wymioty, zawroty głowy, niestabilność chodu, zaburzona koordynacja ruchów, osłabienie mięśni szkieletowych, drżenie (drżenie) kończyn. |
W rzadkich przypadkach może rozwinąć się zapalenie mięśnia sercowego (zapalenie błony mięśniowej serca), zapalenie stawów (zapalenie stawów), zapalenie kłębuszków nerkowych (uszkodzenie nerek).
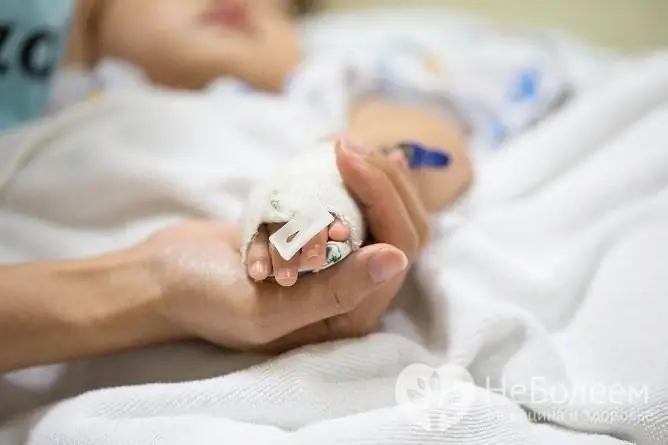
Powikłania ospy wietrznej mogą być zróżnicowane, powodując zapalenie wielu różnych narządów.
Konsekwencje ospy wietrznej u kobiet w ciąży
Choroba ospy wietrznej u płodu nie jest wskazaniem do przerwania ciąży. Konsekwencje ospy wietrznej dla płodu zależą od okresu, w którym kobieta w ciąży miała zakażenie.
| Wiek ciążowy, w którym wystąpiła infekcja | Konsekwencje dla płodu |
| Do 14 tygodnia ciąży | Poronienie jest możliwe, działanie teratogenne to wpływ na płód, który zaburza rozwój zarodkowy, jednak narodziny dzieci z wadami rozwojowymi spowodowanymi ospą wietrzną są bardzo rzadkie. W przypadku infekcji w tym okresie ryzyko rozwoju patologii u płodu wynosi około 0,4-0,5%. |
| Od 14 do 20 tygodni | Prawdopodobieństwo rozwoju patologii u płodu nie przekracza 2%. Nie odnotowano przerwania ciąży. |
| Po 20 tygodniach | Negatywny wpływ na płód jest minimalny, praktycznie nie ma ryzyka dla dziecka. Wprowadzenie specyficznej immunoglobuliny kobiecie w ciąży niezawodnie zmniejsza nawet to małe prawdopodobieństwo wystąpienia patologii u płodu. |
| 10-14 dni przed dostawą | Pierwsze objawy kliniczne choroby są wykrywane natychmiast po porodzie. Przebieg infekcji zwykle nie jest bardzo ciężki. Wynika to z faktu, że matka ma czas na wytworzenie specyficznych przeciwciał, które docierają do płodu przez łożysko. |
| Tuż przed porodem | Jeśli kobieta w ciąży zachoruje 4-5 dni przed porodem lub tuż przed porodem, u dziecka z prawdopodobieństwem do 17-20% może rozwinąć się wrodzona postać ospy wietrznej. Za wrodzoną ospę wietrzną uważa się wszystkie przypadki choroby noworodka w wieku poniżej 11 dni. Zwykle objawy kliniczne pojawiają się w 5-10 dniu życia dziecka. Patologia charakteryzuje się ciężkim przebiegiem, któremu towarzyszy odoskrzelowe zapalenie płuc, luźne stolce i uszkodzenie narządów wewnętrznych. Według statystyk co trzeci przypadek choroby kończy się śmiercią. |
Specjalna profilaktyka
Szczepienie to swoista profilaktyka, która pozwala uniknąć ospy wietrznej i półpaśca, a co za tym idzie ewentualnych powikłań tych zakażeń. Szczepienia są objęte obowiązkowym harmonogramem szczepień w wielu krajach i są przeprowadzane według określonego schematu.
| Nazwa szczepionki | Warunki szczepień |
| Okavax | Dzieci poniżej 1 roku życia: 1 dawka (0,5 ml) jednorazowo. |
| Varilrix | Dzieci w wieku od 1 roku do 13 lat: 1 dawka (0,5 ml) dwa razy w odstępie 6-10 tygodni między pierwszym a drugim szczepieniem. Dla młodzieży powyżej 13 roku życia i dorosłych: 1 dawka dwukrotnie w odstępie 6-10 tygodni. |
| Okavax, Varilrix, Varivax | W profilaktyce doraźnej stosuje się dowolną szczepionkę: 1 dawka (0,5 ml) jest optymalna w ciągu pierwszych 72 godzin, dopuszczalna w ciągu pierwszych 96 godzin po kontakcie z osobą zakażoną. |
Varivax to jedna ze szczepionek przeciwko ospie wietrznej, półpasiecowi, a co za tym idzie ich powikłaniom
Aby zapobiec rozwojowi powikłań ospy wietrznej, należy w odpowiednim czasie skonsultować się z lekarzem i przestrzegać wszystkich jego zaleceń. Biorąc pod uwagę, że charakter przebiegu infekcji w dużej mierze zależy od stanu ogólnej odporności organizmu, należy prowadzić zdrowy tryb życia i porzucić złe nawyki.
Wideo
Oferujemy do obejrzenia filmu na temat artykułu.

Anna Kozlova Dziennikarz medyczny O autorze
Edukacja: Państwowy Uniwersytet Medyczny w Rostowie, specjalność „medycyna ogólna”.
Znalazłeś błąd w tekście? Wybierz go i naciśnij Ctrl + Enter.