- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Ostatnio zmodyfikowany 2025-11-02 20:14.
Rozrost endometrium
Treść artykułu:
- Przyczyny i czynniki ryzyka
- Formy choroby
- Objawy przerostu endometrium
- Cechy funkcji seksualnych z przerostem endometrium
- Diagnostyka
- Leczenie przerostu macicy
-
Pokarm dietetyczny na przerost endometrium
Przykładowe menu dla pacjentek z przerostem endometrium:
- Tradycyjne metody leczenia przerostu endometrium
- Potencjalne konsekwencje i komplikacje
- Prognoza
- Zapobieganie
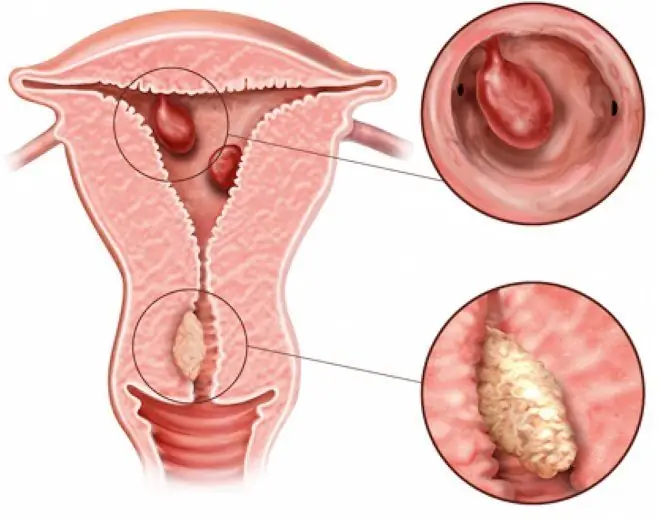
Rozrost endometrium - nadmierny wzrost endometrium (wewnętrznej warstwy macicy), któremu towarzyszy wzrost jego objętości i grubości.
Patologia jest pilnym problemem współczesnej ginekologii, ponieważ procesy hiperplastyczne w endometrium są podatne na progresję i mogą ulec złośliwej transformacji.

Przyczyny i czynniki ryzyka
Patologiczny mechanizm rozwoju przerostu endometrium opiera się na naruszeniu równowagi hormonalnej w organizmie kobiety, a mianowicie na obniżeniu poziomu progesteronu przy podwyższonym poziomie estrogenu. W tym samym czasie owulacja może zostać zachowana lub może być nieobecna.
Endometrium, wyściełające jamę macicy od wewnątrz, składa się z warstwy podstawowej i powierzchownej. Podczas krwawienia miesiączkowego warstwa powierzchniowa jest odrzucana, a następnie podczas następnego cyklu ponownie powstaje z komórek warstwy podstawnej.
Podczas każdego cyklu miesiączkowego występują trzy fazy stanu endometrium:
- Faza proliferacji. Pod wpływem estradiolu komórki warstwy podstawowej zaczynają się aktywnie dzielić. Prowadzi to do powstania nowej luźnej warstwy powierzchniowej. Szybko gęstnieje, a wydłużone w nim gruczoły rurkowe ulegają wydłużeniu.
- Faza wydzielania. Po owulacji w miejscu pękającego pęcherzyka tworzy się tymczasowy gruczoł wydzielniczy - ciałko żółte, które wydziela progesteron. Pod wpływem progesteronu następuje wzrost krętości gruczołów, a także stopniowe rozszerzanie się ich światła. Ze względu na wzrost objętości komórki zrębowe zbliżają się do siebie. Zwiększa się aktywność wydzielnicza tkanki gruczołowej.
- Miesiączka. Jeśli ciąża nie wystąpiła, ciałko żółte ulega regresji. Procesowi temu towarzyszy gwałtowny spadek stężenia estradiolu i progesteronu, co powoduje odrzucenie powierzchniowej warstwy endometrium i wystąpienie krwawienia miesiączkowego.
Tym samym regulacja cyklicznych zmian w endometrium w pierwszej fazie cyklu miesiączkowego jest regulowana przez estrogeny (odpowiedzialne za proliferację komórek), aw drugiej - przez progesteron (hamuje aktywność proliferacyjną i aktywuje wydzielanie).
Na tle zwiększonego poziomu estrogenu we krwi faza wydzielnicza nie jest wystarczająco wyraźna lub jest całkowicie nieobecna. Dlatego w drugiej fazie cyklu miesiączkowego komórki endometrium kontynuują swój aktywny podział, który normalnie nie powinien. Ten proces prowadzi do przerostu endometrium.
Rozrost endometrium może wystąpić u kobiet w każdym wieku narażonych na czynniki ryzyka, ale najczęściej obserwuje się go w okresach przejściowych życia, którym towarzyszą znaczne zmiany poziomu hormonów (okres kształtowania się funkcji menstruacyjnych, okres przedmenopauzalny), czyli w okresach zmian hormonalnych.
Pojawienie się procesów hiperplastycznych w endometrium może być wywołane przez następujące czynniki, które nazywane są genitaliami:
- wczesny początek miesiączki;
- późny początek menopauzy;
- poronienie;
- brak porodu;
- odmowa antykoncepcji hormonalnej;
- operacje ginekologiczne, w tym łyżeczkowanie jamy macicy;
- zespół policystycznych jajników (zespół wielopęcherzykowy jajników);
- mięśniaki macicy;
- zapalenie błony śluzowej macicy;
- endometrioza;
- guzy jajnika wytwarzające hormony;
- choroby zapalne dróg moczowo-płciowych, zwłaszcza te o charakterze przewlekłym;
- wrodzone anomalie narządów układu rozrodczego;
- terapia lekami zawierającymi tamoksyfen lub estrogen.
Ponadto istnieją czynniki pozagenitalne, które zwiększają ryzyko wystąpienia przerostu endometrium. Należą do nich: mastopatia, choroby wątroby, nadnerczy, tarczycy, otyłość, cukrzyca, nadciśnienie tętnicze.
Formy choroby
W zależności od cech zmian histologicznych w wewnętrznej warstwie macicy wyróżnia się następujące formy patologii:
- gruczołowy przerost endometrium - przeważa proliferacja gruczołów; ich kształt nie jest taki sam, a lokalizacja jest nierówna. Znika podział endometrium na warstwę podstawną i funkcjonalną, granica między warstwą mięśniową a wewnętrzną macicy staje się niewyraźna;
- gruczołowo-torbielowaty przerost endometrium (gruczolakowatość) - niektóre z powiększonych gruczołów stają się torbielowate;
- atypowy przerost endometrium - następuje spadek liczby elementów zrębu, obserwuje się polimorfizm jąder, intensywniejsze procesy proliferacji.
- polipy endometrium są ogniskową postacią hiperplazji, w której nabłonek powłokowy i gruczołowy rośnie w pewnym obszarze endometrium.
Z kolei polipy endometrium, w zależności od cech strukturalnych, dzielą się na kilka typów:
- gruczołowy - pochodzą z komórek podstawowej warstwy endometrium;
- gruczołowo-włóknisty - charakteryzuje się obecnością zrębu tkanki łącznej;
- włókniste - to formacja tkanki łącznej, w której nie ma gruczołów lub występuje w bardzo ograniczonej ilości.
Polipy i nietypowy przerost endometrium są stanami przedrakowymi. Według statystyk, przy braku terminowego i odpowiedniego leczenia, 10-14% z nich ulega degeneracji do raka endometrium. Gruczołowa torbielowata i gruczołowa hiperplazja endometrium są znacznie rzadziej złośliwe. Ryzyko wystąpienia nowotworu zwiększa się w przypadku nieodpowiedniej terapii hormonalnej, nawrotu choroby i wielokrotnego łyżeczkowania jamy macicy.
Objawy przerostu endometrium
Głównym objawem przerostu endometrium jest dysfunkcyjne krwawienie z macicy, które w większości przypadków występuje po opóźnieniu miesiączki trwającym od 1 do 3 miesięcy. Z natury krwawienia te mogą być obfite, obfite lub umiarkowane, krótkotrwałe lub długotrwałe.
U pacjentek bez wyraźnej patologii endokrynologicznej iz prawidłową masą ciała z przerostem endometrium można utrzymać regularność cykli miesiączkowych, a jednocześnie patologia objawia się obfitym i przedłużającym się, trwającym ponad 7 dni, krwawieniem miesiączkowym (hipermenorrhea, menorrhagia).
Około 25% pacjentek z przerostem endometrium ma krwawienie z macicy bez jajeczkowania, a 5-10% ma krwotoki maciczne - nieregularne krwawienia z macicy niezwiązane z miesiączką.
Innym częstym objawem przerostu endometrium jest krwawienie międzymiesiączkowe.
W 50% przypadków przerost endometrium łączy się z otyłością, 75% z nich wykazuje oznaki wirylizacji:
- szorstkość głosu;
- wzrost włosów typu męskiego;
- powiększenie łechtaczki.
U pacjentów z prawidłową masą ciała przerost endometrium łączy się z objawami wirylizacji w nie więcej niż 30% przypadków.
Niemal wszyscy pacjenci z przerostem endometrium cierpią na wtórną bezpłodność, nawracające poronienia, mastopatię, przewlekłe choroby zapalne układu rozrodczego, endometriozę.
Cechy funkcji seksualnych z przerostem endometrium
W przypadku przerostu endometrium życie seksualne poza okresami krwawienia nie jest przeciwwskazane. Jednak wiele kobiet unika tego, ponieważ ich kopulacji towarzyszy ból w podbrzuszu. Dobór najbardziej optymalnej pozycji, dokładność partnera seksualnego oraz długa gra wstępna pozwalają na poprawę Twojego życia seksualnego.
Po stosunku około co drugi pacjent ma niewielkie (tzw. Rozmazywanie) krwawienia, którym towarzyszy napadowy ból w podbrzuszu.
Diagnostyka
Rozpoznanie przerostu endometrium przeprowadza się na podstawie skarg pacjentki, danych wywiadu, badań ogólnych i ginekologicznych, wyników badań laboratoryjnych i instrumentalnych.
Lekarz przesłuchując pacjentkę określa wiek wystąpienia pierwszej miesiączki, specyfikę cyklu miesiączkowego (po jakim czasie został ustalony, czas jego trwania, regularność, obfitość i czas trwania krwawienia miesiączkowego, obecność krwawego wydzieliny poza miesiączką). Po zebraniu wywiadu przeprowadza się badanie ginekologiczne (dwuręczne iz użyciem luster).
Aby ocenić jednolitość, grubość i strukturę endometrium, wykonuje się USG miednicy. Badanie to pozwala nie tylko ocenić stan wewnętrznej warstwy macicy, ale także zidentyfikować inne możliwe patologie ginekologiczne (węzeł miomatyczny, zespół wielopęcherzykowy jajnika, torbiele jajnika, procesy nowotworowe).
Jeśli podejrzewasz przerost endometrium, USG zaleca się wykonać w 5-7 dniu cyklu miesiączkowego (w przypadku krwawienia z macicy badanie przeprowadza się dowolnego dnia). Zwykle u kobiet w wieku rozrodczym grubość endometrium w pierwszej fazie cyklu miesiączkowego nie przekracza 7 mm. Po wystąpieniu menopauzy grubość wewnętrznej warstwy macicy nie powinna przekraczać 4-5 mm.
Ultradźwięki mogą wykryć procesy hiperplastyczne w jamie macicy w około 70-80% przypadków na podstawie następujących objawów:
- wzrost grubości warstwy endometrium;
- niejednorodność jego struktury;
- obecność w nim wtrąceń echogenicznych.
W niektórych przypadkach wskazana jest biopsja aspiracyjna endometrium, a następnie badanie cytologiczne powstałej tkanki. Jednak badanie to nie zapewnia wysokiej dokładności diagnostycznej, dlatego większość ginekologów zaleca zamiast tego łyżeczkowanie diagnostyczne i histeroskopię. Metody te są uważane za złoty standard w diagnostyce przerostu macicy i pozwalają na postawienie prawidłowej diagnozy w ponad 95% przypadków.
Histeroskopia to endoskopowa metoda diagnostyczna, która umożliwia badanie wewnętrznej jamy macicy za pomocą specjalnego układu optycznego wprowadzanego do macicy przez kanał szyjki macicy. Zalety histeroskopii to:
- umiejętność wizualnej oceny stanu endometrium i identyfikacji wszelkich patologii wewnątrzmacicznych;
- mała inwazyjność zabiegu, dzięki czemu jest łatwo tolerowana przez pacjentów;
- możliwość wykonania łyżeczkowania jamy macicy pod kontrolą wzroku, co minimalizuje ryzyko powikłań (perforacja macicy, uszkodzenie warstwy podstawnej endometrium).
W trakcie łyżeczkowania macicy pobiera się obszary tkanki endometrium do dalszej analizy histologicznej. Łyżeczkowanie jamy macicy jest nie tylko zabiegiem diagnostycznym, ale także leczniczym, gdyż pomaga zatrzymać krwawienie z macicy.
Jeśli podejrzewasz obecność zespołu metabolicznego lub zespołu wielopęcherzykowego jajnika, przepisuje się badania krwi w celu określenia stężenia hormonów (tarczycy, nadnerczy, hormonu folikulotropowego, hormonu luteinizującego, estradiolu, testosteronu, progesteronu).
Biorąc pod uwagę, że procesy hiperplastyczne w macicy często łączy się z mastopatią, wykonuje się mammografię i USG gruczołów sutkowych. Jeśli jest to wskazane, pacjentka jest konsultowana przez mammologa.
Diagnozę różnicową przerostu macicy przeprowadza się w przypadku następujących chorób:
- złośliwe guzy macicy (rak trzonu macicy, gruczolakorak);
- włókniak podśluzówkowy macicy;
- polipowatość;
- adenomioza.
Leczenie przerostu macicy
Na taktykę leczenia przerostu macicy decyduje wiele czynników (wiek pacjentki, chęć posiadania dzieci, charakter choroby).
Dziewczętom w wieku poniżej 20 lat z przerostem endometrium przepisuje się cykliczną terapię hormonalną estrogenami i progesteronem przez co najmniej sześć miesięcy. Z reguły do tego celu wybiera się dwufazowe doustne środki antykoncepcyjne. Terapia ta stabilizuje endometrium i zapobiega krwawieniu z macicy.
U kobiet w wieku rozrodczym przerost endometrium leczy się trzema do czterech cyklami podawania estrogenów i progestyn, po czym wykonuje się drugą biopsję endometrium.
Kiedy pacjentka planuje ciążę i nie ma owulacji, pobudzane są jej leki. Jeśli ciąża jest niepożądana, kontynuuje się cykliczną terapię hormonalną.
W okresach okołomenopauzalnych i pomenopauzalnych leczenie przerostu endometrium przeprowadza się preparatami progesteronu przez 3-6 miesięcy.
Utrzymywanie się przerostu endometrium po 3-6 miesiącach leczenia zachowawczego znacząco zwiększa ryzyko zachorowania na raka macicy. Dlatego w takich przypadkach zaleca się leczenie chirurgiczne - amputację macicy (histerektomia).
W przypadku gruczołowej hiperplazji błony śluzowej macicy, założenie wewnątrzmacicznej spirali „Mirena” zawierającej progestagen daje dobry efekt terapeutyczny.
U kobiet powyżej 35 roku życia można stosować antagonistów hormonu uwalniającego gonadotropiny (GnRH), powodując u pacjentek przejściową sztuczną menopauzę i brak miesiączki.
W przypadku długotrwałego lub obfitego krwawienia z macicy leczenie przerostu endometrium rozpoczyna się od hemostazy (w tym celu wykonuje się łyżeczkowanie jamy macicy, przepisuje się macicę), uzupełnienia utraty krwi (wlew roztworów elektrolitów, glukozy, dekstranu, zgodnie ze wskazaniami transfuzji krwi) oraz korektę niedokrwistości po krwotoku).
Wraz z terapią hormonalną pacjentom przepisuje się preparaty witaminowe, zabiegi fizjoterapeutyczne (elektroforeza, akupunktura) i korekcję niedokrwistości z niedoboru żelaza.
Pokarm dietetyczny na przerost endometrium
Prawidłowo zorganizowane żywienie lecznicze odgrywa ważną rolę w leczeniu przerostu endometrium. Aby zmniejszyć proliferację komórek, do diety należy włączyć pokarmy bogate w przeciwutleniacze (tokoferole, kwas askorbinowy, bioflawonoidy). Do tych produktów należą: marchew, brokuły, buraki, cukinia, brukselka, rośliny strączkowe, figi, suszone morele, suszone gruszki, jabłka, owoce cytrusowe; orzechy, truskawki, rokitnik zwyczajny, jeżyny, czarne porzeczki, rosół z dzikiej róży.
Dieta powinna zawierać pokarmy, które pomagają tłumić nadmiar estrogenu. To wszystkie rodzaje kapusty, selera, dyni, czosnku.
Przynajmniej trzy razy w tygodniu zaleca się spożywanie tłustych ryb (makrela, bieługa, łosoś, śledź, łosoś), bogatych w wielonienasycone kwasy tłuszczowe omega-3, które mają wyraźny efekt ochronny. Innymi źródłami kwasów omega-3-wielonienasyconych w organizmie są siemię lniane i olej sezamowy, orzechy włoskie i nasiona lnu.
Niepożądane przy przeroście endometrium są: czerwone mięso, jajka, smażone potrawy, tłuszcze zwierzęce, margaryna, produkty mączne, drożdże, słodycze, słodkie napoje gazowane, kawa, ostre przyprawy.
Pokarm należy przyjmować w małych porcjach 4-5 razy dziennie. Zawartość kalorii w diecie zależy od wagi, wzrostu, wieku i stylu życia pacjenta; w przypadku otyłości dzienną zawartość kalorii w diecie należy zmniejszyć o 250-300 kcal, aż do normalizacji masy ciała.
Przykładowe menu dla pacjentek z przerostem endometrium:
- Śniadanie: omlet białkowy z zieloną cebulą lub zielonym groszkiem, kromka chleba żytniego, herbata z miodem i cytryną.
- Drugie śniadanie: kilka plasterków świeżego ananasa lub dowolnych owoców sezonowych.
- Obiad: burak z kefirem, surówka ze świeżych warzyw, ryba gotowana na parze, ryż, kromka chleba z otrębami, kompot z suszonych owoców lub rosół z dzikiej róży.
- Podwieczorek: gruszka, garść orzechów włoskich lub kilka suszonych moreli.
- Kolacja: zapiekanka twarogowo-ryżowa lub sałatka marchewkowa ze śliwkami, herbata ziołowa.
- Późny obiad: szklanka jogurtu naturalnego bez dodatków i kefiru.
Tradycyjne metody leczenia przerostu endometrium
Istnieje wiele przepisów na tradycyjną medycynę w leczeniu przerostu endometrium. Część z nich jest dość skuteczna, ale są też takie, które mogą pogorszyć stan zdrowia, w tym sprzyjać aktywności nowotworowej, dlatego tradycyjną medycynę można stosować tylko w porozumieniu z lekarzem prowadzącym i pod jego nadzorem.
Najczęściej używanymi narzędziami są:
- nalewka alkoholowa lub wywar z macicy borowej;
- mieszanka soku z korzeni złotych wąsów i łopianu;
- mieszanka soku z marchwi i buraków połączona z olejem lnianym;
- nalewka alkoholowa z pokrzywy;
- wywar z ogórka ogórkowego;
- napar z babki lancetowatej;
- ekstrakt z piwonii.
Jedną z metod tradycyjnej medycyny zalecaną w przypadku przerostu endometrium jest hirudoterapia. Poprawia krążenie krwi i procesy metaboliczne w narządach miednicy, zmniejsza nasilenie skutków ubocznych syntetycznej hormonoterapii, pomaga w normalizacji poziomu hormonów. Istnieje jednak szereg przeciwwskazań do hirudoterapii:
- nietypowa postać przerostu endometrium;
- obecność łagodnych lub złośliwych guzów;
- niskie ciśnienie krwi;
- choroby krwi, którym towarzyszy zaburzenie krzepnięcia;
- różne rodzaje anemii;
- skłonność do alergii.
Potencjalne konsekwencje i komplikacje
Możliwe powikłania i konsekwencje przerostu endometrium to:
- niepłodność - z powodu zmian w wewnętrznej wyściółce macicy nie można wszczepić komórki jajowej;
- transformacja w nowotwór złośliwy - obserwowana w 1-15% przypadków; częściej występuje u kobiet z atypowym rozrostem gruczolakowatym i / lub w okresie pomenopauzalnym.
Prognoza
Rokowanie zależy od stadium i postaci choroby, wieku pacjenta oraz terminowości rozpoczęcia terapii. U młodych kobiet z niepowikłanym wywiadem rokowanie jest na ogół korzystne. Po zakończeniu leczenia przerostu endometrium przywracana jest ich funkcja menstruacyjna, seksualna i rozrodcza.
Rokowanie pogarsza się wraz z wiekiem, a także w przypadku chorób metabolicznych (cukrzyca, zespół metaboliczny, otyłość), nadciśnienia tętniczego, patologii układu sercowo-naczyniowego. W tym przypadku rozrostowi endometrium z reguły towarzyszą częste nawroty i istnieje zwiększone ryzyko złośliwej degeneracji, aby zmniejszyć wskazane usunięcie macicy.
Najpoważniejsze rokowanie dotyczy rozpoznania przerostu endometrium u starszych kobiet z atypowymi i złożonymi postaciami przerostu. Ryzyko wystąpienia nowotworu złośliwego jest w tym przypadku największe, a obecność współistniejącej patologii często stanowi przeszkodę w leczeniu operacyjnym.
Zapobieganie
Zapobieganie przerostowi endometrium opiera się na szybkim wykrywaniu i aktywnym leczeniu chorób żeńskiego układu rozrodczego, patologii endokrynologicznej. Szczególną uwagę należy zwrócić na brak owulacji.
Wszystkim kobietom zaleca się regularne wizyty u ginekologa, przynajmniej raz w roku, w celu przeprowadzenia badania profilaktycznego. Jeśli podczas stosunku płciowego wystąpią bolesne odczucia, nieregularne miesiączki, rozmazywanie wydzieliny w połowie cyklu, należy natychmiast udać się do ginekologa i poddać się niezbędnemu badaniu w celu zidentyfikowania przyczyny tych objawów (są one niespecyficzne dla przerostu endometrium i są charakterystyczne dla większości patologii macicy).
Inne środki zapobiegające przerostowi endometrium obejmują:
- antykoncepcja hormonalna;
- planowanie ciąży w celu zapobiegania aborcji;
- regularne życie seksualne ze stałym partnerem;
- utrzymanie prawidłowej masy ciała;
- zbilansowana dieta;
- regularna, ale nie wyczerpująca aktywność fizyczna;
- odrzucenie złych nawyków (palenie, nadużywanie alkoholu).
Film z YouTube powiązany z artykułem:

Elena Minkina Doctor anestezjolog-resuscytator O autorze
Wykształcenie: ukończył Państwowy Instytut Medyczny w Taszkiencie, specjalizując się w medycynie ogólnej w 1991 roku. Wielokrotnie zaliczane kursy doszkalające.
Doświadczenie zawodowe: anestezjolog-resuscytator miejskiego kompleksu położniczego, resuscytator oddziału hemodializy.
Informacje są uogólnione i podane wyłącznie w celach informacyjnych. Przy pierwszych oznakach choroby skontaktuj się z lekarzem. Samoleczenie jest niebezpieczne dla zdrowia!