- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Ostatnio zmodyfikowany 2025-11-02 20:14.
Zespół Pataua

Zespół Pataua, czyli zespół trisomii 13, jest ciężkim zaburzeniem genetycznym, w którym w kariotypie (zestawie chromosomów) występuje dodatkowa kopia chromosomu 13.
Około 1 na 7 000-10 000 dzieci rodzi się z tą wadą. Mutacja genu występuje w równym stopniu u chłopców i dziewcząt.
Przyczyny zespołu Pataua
Ustalono, że przyczyną zespołu Pataua w większości przypadków jest potrojenie chromosomu 13, to znaczy w każdej komórce nie ma dwóch (normalnych), ale trzy kopie trzynastego chromosomu. W bardzo rzadkich przypadkach tylko ułamek komórek ciała ma dodatkową kopię. Jest to tak zwany zespół mozaiki Pataua.
Inną przyczyną choroby jest translokacja (rearanżacja) chromosomów, kiedy część chromosomu 13, przed poczęciem lub bezpośrednio w momencie poczęcia, zostaje przyłączona do innego niehomologicznego chromosomu. W wyniku takiego przegrupowania u pacjentów wraz z dwoma kopiami chromosomu 13 pojawia się z niego dodatkowy materiał, który jest połączony z innym chromosomem. Następuje częściowa trisomia chromosomu 13, w której fizyczne objawy zespołu różnią się nieco od typowego obrazu klinicznego.
Z reguły zespół Pataua nie jest dziedziczony, ale występuje przypadkowo podczas tworzenia plemników i jaj. Jeśli podczas podziału komórki wystąpi błąd, który nazywa się brakiem dysjunkcji, prowadzi to do pojawienia się komórek rozrodczych z niewłaściwą liczbą chromosomów. Kiedy takie nietypowe plemniki i komórki jajowe są wciągane w skład genetyczny dziecka, otrzymują one dodatkowy chromosom 13 we wszystkich komórkach ciała. Mozaika tego zespołu również nie jest dziedziczona i powstaje jako przypadkowe niepowodzenie podczas podziału komórek na początkowym etapie rozwoju zarodka.
Choroba może być dziedziczona w przypadku translokacji zrównoważonej, kiedy osoba zdrowa nosi zmieniony materiał genetyczny między trzynastym a pozostałymi chromosomami. Osoby, które są nosicielami, są narażone na ryzyko urodzenia dzieci z tym zaburzeniem genetycznym, chociaż same nie wykazują oznak trisomii 13.
Obraz kliniczny
Wszystkie dzieci z zespołem Pataua mają ciężkie wrodzone wady czaszki, mózgu, narządów wewnętrznych i układu mięśniowo-szkieletowego.
Charakterystyczne objawy choroby obejmują:
- Niedostatecznie rozwinięte kości mózgu i czaszki twarzy;
- Trigonocephaly (silne zwężenie czaszki w części czołowej i gwałtowne rozszerzenie potylicy);
- Zmieniona budowa dłoni i stóp;
- Symetryczne wielopalczaste (możliwe, ale nie zawsze występujące);
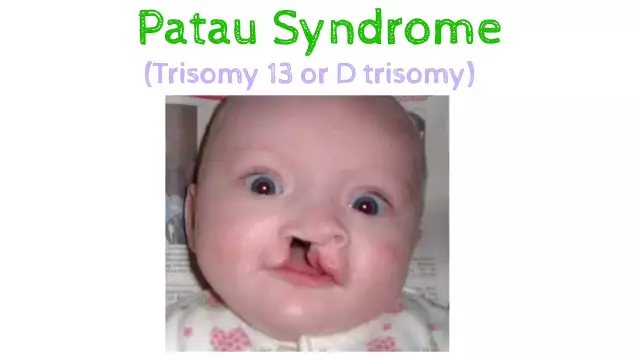
- Zwężenie szczelin ocznych i ścisłe umiejscowienie oczodołów;
- Skrócenie szyi;
- Brak tęczówki lub gałki ocznej (czasami);
- Deformacja i niewłaściwe ustawienie małżowiny usznej;
- Rozszczep wargi i podniebienia;
- Zwiotczenie nosa itp.
Niemowlęta z zespołem Patau mają słabo rozwinięty układ pokarmowy i główne struktury mózgowe w ośrodkowym układzie nerwowym. W układzie sercowo-naczyniowym obserwuje się poważne wady rozwojowe - wady w przegrodach serca i dużych naczyniach krwionośnych. Cierpi na układ moczowo-płciowy: wnętrostwo (niezstąpione jądra), dwurożna macica, hipoplazja zewnętrznych narządów płciowych. Czasami nie ma tylnej ściany cewki moczowej, a nerki są znacznie powiększone i mają cysty w warstwie korowej.
Diagnostyka zespołu Pataua
Diagnostyka prenatalna wszystkich chorób chromosomalnych, w tym zespołu Pataua, jest taka sama. Pierwszy etap badań przesiewowych obejmuje badanie ultrasonograficzne i oznaczenie markerów biochemicznych (PAPP-A, beta-hCG itp.). Na podstawie uzyskanych danych obliczane jest ryzyko urodzenia dziecka z chorobą genetyczną.
Kobietom w ciąży, które są zagrożone, proponuje się następujące inwazyjne metody diagnostyki prenatalnej:
- 8-12 tygodni - pobranie próbki kosmówki kosmówki (pobranie próbki komórek kosmków i sprawdzenie ich pod kątem wad);
- 14-18 tygodni - amniopunkcja (nakłucie błony owodniowej w celu uzyskania płynu owodniowego w celu późniejszego badania laboratoryjnego);
- 20 tygodni lub więcej - kordocenteza (analiza krwi pępowinowej).
Uzyskane materiały są wyszukiwane pod kątem trisomii na chromosomie 13 metodą CF-PCR (ilościowa fluorescencyjna reakcja łańcuchowa polimerazy) lub kariotypowania z różnicowym barwieniem chromosomów.
Jeśli nie przeprowadzono prenatalnej diagnozy zespołu Pataua, nieprawidłowości chromosomalne można zidentyfikować na podstawie objawów klinicznych. Jednak w celu potwierdzenia diagnozy wymagana jest analiza w celu określenia zestawu chromosomów noworodka.

Niemowlęta z rozpoznaną lub podejrzewaną chorobą dziedziczną wymagają dokładnego kompleksowego badania, które ma na celu wykrycie ciężkich wad rozwojowych (neurosonografia, USG nerek i narządów jamy brzusznej, echokardiografia itp.).
Leczenie i rokowanie
Z oczywistych powodów (awarie aparatu genetycznego) nie ma specyficznego leczenia zespołu Pataua. Aby skorygować wady wrodzone, wykonuje się zabiegi chirurgiczne, a dla utrzymania normalnego funkcjonowania układów i narządów zaleca się ogólną terapię wzmacniającą (kompleksy multiwitaminowe, biologicznie aktywne dodatki i leki zwiększające poziom odporności).
Prognozy dotyczące tej choroby są złe. Większość dzieci z zespołem Pataua umiera w pierwszych miesiącach życia, czasami tylko do roku. Wynika to z dużego nasilenia wrodzonych wad rozwojowych narządów wewnętrznych. W rzadkich przypadkach pacjenci żyją 3-5 lat, będąc całkowicie niepełnosprawni i mają poważne zaburzenia w rozwoju psychomotorycznym.
Film z YouTube powiązany z artykułem:
Informacje są uogólnione i podane wyłącznie w celach informacyjnych. Przy pierwszych oznakach choroby skontaktuj się z lekarzem. Samoleczenie jest niebezpieczne dla zdrowia!