- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Ostatnio zmodyfikowany 2025-11-02 20:14.
Hepatoza tłuszczowa
Treść artykułu:
- Przyczyny i czynniki ryzyka
- Formy choroby
- Objawy tłuszczowej hepatozy
- Diagnostyka
- Leczenie tłuszczowej hepatozy
- Potencjalne konsekwencje i komplikacje
- Prognoza
- Zapobieganie
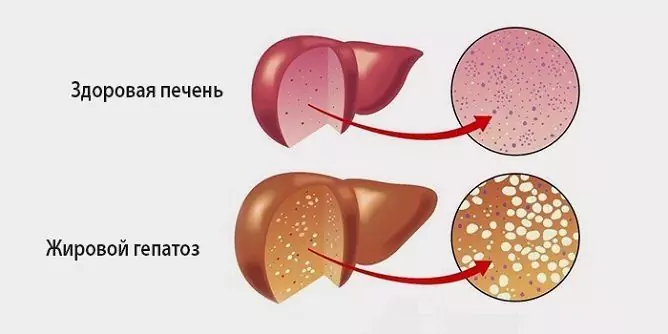
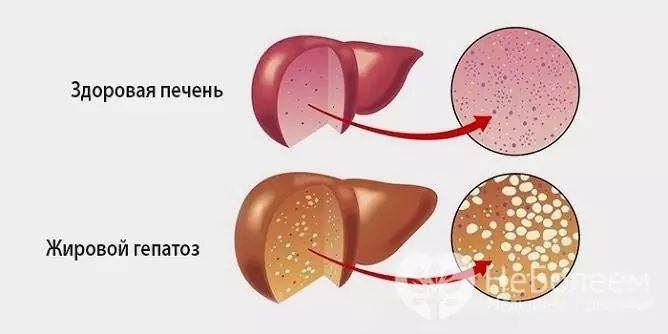
Hepatoza tłuszczowa jest patologicznym procesem charakteryzującym się zwyrodnieniem tłuszczowym hepatocytów i gromadzeniem się kropelek tłuszczu zarówno w samych komórkach, jak iw substancji międzykomórkowej.
Tłuszczowa hepatoza występuje u prawie 100% pacjentów z alkoholową chorobą wątroby i około 30% pacjentów ze zmianami niealkoholowymi. W rzeczywistości ta patologia jest początkowym etapem alkoholowej choroby wątroby, która później kończy się marskością wątroby, przewlekłą niewydolnością wątroby, a następnie śmiercią. Kobiety są bardziej podatne na tę chorobę - według statystyk w ogólnej liczbie pacjentek ich udział wynosi 70%.
Tłuszczowa hepatoza jest pilnym problemem medycznym i społecznym. Znacząco zwiększa ryzyko wystąpienia marskości wątroby, zaburzeń metabolicznych i endokrynologicznych, chorób układu sercowo-naczyniowego, żylaków, patologii alergicznych, co z kolei znacznie ogranicza zdolność pacjentów do pracy i powoduje niepełnosprawność.
Źródło: bolitpechen.ru
Przyczyny i czynniki ryzyka
W większości przypadków stłuszczenie wątroby spowodowane jest uszkodzeniem hepatocytów przez alkohol i jego metabolity. Istnieje bezpośredni związek między czasem spożywania przez pacjenta napojów alkoholowych a nasileniem zwyrodnienia tłuszczowego hepatocytów, zwiększonym ryzykiem marskości wątroby.
Często tłuszczowa hepatoza rozwija się na tle cukrzycy. Hiperglikemia i insulinooporność zwiększają stężenie kwasów tłuszczowych we krwi, co nasila syntezę trójglicerydów przez hepatocyty. W rezultacie tłuszcz odkłada się w tkance wątroby.
Innym powodem rozwoju stłuszczenia wątroby jest otyłość ogólna. Znacznemu zwiększeniu masy ciała towarzyszy nie tylko wzrost procentowej zawartości tkanki tłuszczowej w organizmie pacjenta, ale także rozwój zespołu metabolicznego z opornością tkanek na insulinę. Wyniki spektroskopii protonowej pokazują, że istnieje bezpośredni związek między stężeniem insuliny w surowicy na czczo a ilością złogów tłuszczu w wątrobie.
Wiele innych chorób występujących z zaburzeniami metabolicznymi może również wywoływać tłuszczową hepatozę:
- guzy;
- przewlekła niewydolność płucna;
- Przewlekła niewydolność serca;
- niedokrwienie serca;
- nadciśnienie tętnicze;
- Choroba Wilsona-Konovalova (wrodzone zaburzenie metabolizmu miedzi, inne nazwy: zwyrodnienie wątrobowo-soczewkowe, dystrofia wątrobowo-mózgowa);
- Zespół Itsenko-Cushinga;
- tyreotoksykoza;
- obrzęk śluzowaty;
- przewlekłe choroby układu pokarmowego, którym towarzyszy naruszenie procesu wchłaniania.
Wątrozę tłuszczową może wywołać niewłaściwe odżywianie - wysoka zawartość węglowodanów prostych, tłuszczów uwodornionych w diecie, tzw. Dieta zachodnia (przewaga pokarmów rafinowanych w diecie, brak gruboziarnistego błonnika), a także siedzący tryb życia.
Oznaki tłuszczowej hepatozy często występują u osób z dziedzicznym niedoborem enzymów biorących udział w procesie metabolizmu lipidów.
Tak więc podstawową przyczyną tłuszczowej hepatozy w wielu przypadkach jest insulinooporność, podczas gdy zwyrodnienie tłuszczowe hepatocytów staje się jednym z ogniw w tworzeniu zespołu metabolicznego.
Inne czynniki przyczyniające się do gromadzenia się tłuszczu w komórkach i substancji międzykomórkowej wątroby to:
- hiperlipidemia;
- naruszenie wykorzystania tłuszczów w procesie peroksydacji;
- naruszenie syntezy apoproteiny - enzymu biorącego udział w tworzeniu form transportowych tłuszczów i ich usuwaniu z komórek.
Zwykle nie jeden konkretny czynnik prowadzi do rozwoju stłuszczenia wątroby, ale ich połączenie, na przykład spożycie alkoholu podczas przyjmowania leków lub niewłaściwej diety.
Formy choroby
W zależności od czynnika etiologicznego, tłuszczowa hepatoza dzieli się na niealkoholowe stłuszczeniowe zapalenie wątroby i alkoholowe stłuszczenie wątroby. W przypadku biopsji wątroby bezalkoholowe stłuszczeniowe zapalenie wątroby rozpoznaje się w około 7% przypadków. Alkoholowe zwyrodnienie tłuszczowe jest wykrywane znacznie częściej.
Hepatoza tłuszczowa jest dwojakiego rodzaju:
- pierwotne - związane z endogennymi (wewnętrznymi) zaburzeniami metabolicznymi (hiperlipidemia, cukrzyca, otyłość);
- wtórne - na skutek zewnętrznych (egzogennych) wpływów prowadzących do zaburzeń metabolicznych (przyjmowanie kortykosteroidów, tetracykliny, metotreksatu, niesteroidowe leki przeciwzapalne, estrogeny syntetyczne, choroba Wilsona-Konovalova, głód, długotrwałe żywienie pozajelitowe, resekcja jelit, gastroplastyka, ileastoplastyka).
W zależności od cech odkładania się tłuszczu, wątrobę tłuszczową dzieli się na następujące formy:
- ogniskowa rozsiana - zwykle występuje bez objawów klinicznych;
- wyraźne rozpowszechnione;
- strefowy - tłuszcz odkłada się w różnych strefach płata wątroby;
- stłuszczenie mikropęcherzykowe (rozlane).
Objawy tłuszczowej hepatozy
Nie ma specyficznych klinicznych objawów tłuszczowej hepatozy, nawet przy znacznych zmianach morfologicznych w wątrobie. Wielu pacjentów cierpi na otyłość i / lub cukrzycę typu II.
Objawy tłuszczowej hepatozy są niespecyficzne. Obejmują one:
- łagodny ból w prawym górnym kwadrancie brzucha, bolesny z natury;
- uczucie lekkiego dyskomfortu w jamie brzusznej;
- niewielkie powiększenie wątroby;
- astenizacja;
- zespół dyspeptyczny (nudności, czasami wymioty, niestabilność stolca).
W przypadku ciężkiej tłuszczowej hepatozy może dojść do żółtaczkowego przebarwienia skóry i błon śluzowych. Tłuszczowej degeneracji hepatocytów towarzyszy wydzielanie się czynnika martwiczego nowotworu, co prowadzi do omdlenia, obniżenia ciśnienia krwi, wzmożonego krwawienia (skłonność do krwotoków).
Diagnostyka
Rozpoznanie stłuszczeniowej hepatozy wątroby nastręcza znacznych trudności, gdyż w większości przypadków choroba przebiega bezobjawowo. Analizy biochemiczne nie ujawniają istotnych zmian. W niektórych przypadkach następuje niewielki wzrost aktywności transaminaz w surowicy. Podczas badania należy mieć na uwadze, że ich normalna aktywność nie wyklucza tłuszczowej hepatozy. Dlatego rozpoznanie tego stanu opiera się głównie na wykluczeniu innych patologii wątroby.
Aby zidentyfikować przyczynę, która doprowadziła do wystąpienia tłuszczowej hepatozy, zaleca się następujące testy laboratoryjne:
- oznaczanie markerów autoimmunologicznego zapalenia wątroby;
- wykrywanie przeciwciał przeciwko wirusom zapalenia wątroby, różyczki, Epsteina - Barra, cytomegalowirusa;
- badanie stanu hormonalnego;
- oznaczanie stężenia glukozy w surowicy krwi;
- określenie poziomu insuliny we krwi.
Badanie ultrasonograficzne ujawnia jedynie stłuszczenie tłuszczowe ze znacznym odkładaniem się tłuszczu w tkance wątroby. Obrazowanie metodą rezonansu magnetycznego jest bardziej pouczające. W ogniskowej postaci patologii pokazano radionukleidowy skan wątroby.
Test oddechowy C13-metacetyny pozwala ocenić funkcje detoksykacyjne wątroby oraz liczbę prawidłowo funkcjonujących hepatocytów.
Aby postawić ostateczną diagnozę, wykonuje się biopsję punkcyjną wątroby, a następnie analizę histologiczną powstałej biopsji. Histologiczne objawy tłuszczowej hepatozy to:
- zwyrodnienie tłuszczowe;
- steatonecrosis;
- zwłóknienie;
- zapalenie wewnątrzzrazikowe.
Leczenie tłuszczowej hepatozy
Terapię pacjentów z tłuszczową hepatozą prowadzi gastroenterolog w trybie ambulatoryjnym. Hospitalizacja jest wskazana tylko przy znacznym zwyrodnieniu tłuszczowym tkanki wątroby, któremu towarzyszy wyraźne naruszenie jej funkcji, przede wszystkim detoksykacji.
Dieta na wątrobę tłuszczową odgrywa ważną, czasem najważniejszą rolę w złożonej terapii. Dieta jest ograniczona do tłuszczu, zwłaszcza pochodzenia zwierzęcego. Spożycie białka powinno wynosić 100-110 g dziennie. Minerały i witaminy muszą być dostarczane do organizmu w wystarczających ilościach.
Pamiętaj, aby skorygować zwiększoną masę ciała, co pozwala zmniejszyć, aw niektórych przypadkach całkowicie wyeliminować insulinooporność, w wyniku czego normalizuje się metabolizm lipidów i węglowodanów. Pacjenci z tłuszczową hepatozą nie powinni tracić więcej niż 400-600 g tygodniowo - przy szybszym tempie utraty wagi tłuszczowa hepatoza zaczyna szybko postępować i może prowadzić do tworzenia się kamieni w drogach żółciowych, niewydolności wątroby. Aby zmniejszyć ryzyko tworzenia się kamieni, można przepisać preparaty kwasu ursodeoksycholowego.
Preparaty litotropowe (niezbędne fosfolipidy, kwas liponowy, witaminy z grupy B, kwas foliowy) służą do eliminacji nacieku stłuszczeniowego wątroby.
W razie potrzeby, w celu wyeliminowania insulinooporności, pacjentom przepisuje się biguanidy i tiazolidynodiony.
Ćwiczenia pomagają poprawić wykorzystanie kwasów tłuszczowych.
W przypadku ciężkiej tłuszczowej hepatozy rozstrzyga się kwestię celowości terapii hipolipemizującej statynami. Ta metoda nie znalazła szerokiego zastosowania, ponieważ same statyny mogą powodować uszkodzenie komórek wątroby.
W celu przywrócenia upośledzonej funkcji wątroby stosuje się hepatoprotektory (tauryna, betaina, kwas ursodeoksycholowy, witamina E). W literaturze medycznej pojawiają się informacje o możliwości zastosowania blokerów receptorów angiotensyny i pentoksyfiliny w tłuszczowej hepatozie.
W przypadku alkoholowej tłuszczowej hepatozy głównym warunkiem skutecznego leczenia jest całkowita odmowa dalszego używania jakichkolwiek napojów alkoholowych. W razie potrzeby pacjent jest kierowany na konsultację z narkologiem.
Potencjalne konsekwencje i komplikacje
W przypadku braku niezbędnej terapii tłuszczowa hepatoza zwiększa ryzyko wystąpienia następujących chorób;
- żylaki;
- kamica żółciowa;
- Zaburzenia metaboliczne;
- marskość wątroby.
Prognoza
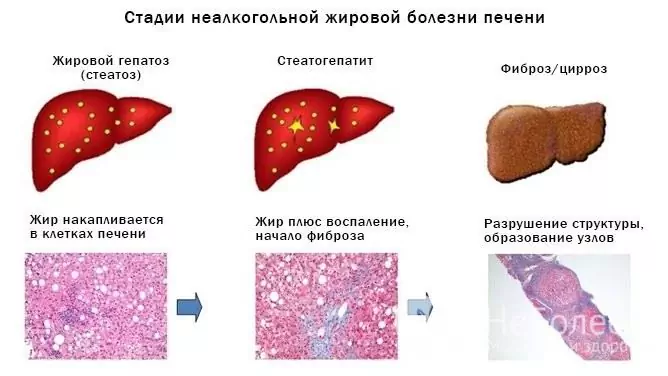
Perspektywa jest ogólnie korzystna. W większości przypadków eliminacja czynnika etiologicznego pozwala nie tylko zapobiec dalszemu postępowi choroby, ale także przywrócić tkankę wątroby. Zdolność do pracy zwykle nie jest upośledzona. Pacjenci przez długi czas muszą uważnie przestrzegać zaleceń lekarza prowadzącego (odmowa spożywania napojów alkoholowych, diety, prowadzenia aktywnego trybu życia).
Jeśli czynniki sprawcze nie zostaną wyeliminowane, wówczas tłuszczowa hepatoza będzie postępować powoli, powodując dystroficzne i zapalne zmiany w tkance wątroby, ostatecznie powodując marskość wątroby i rozwój przewlekłej niewydolności wątroby.
Źródło: gastroe.ru
Zapobieganie
Zapobieganie tłuszczowej hepatozie obejmuje następujące obszary:
- Aktywny styl życia;
- zbilansowana dieta;
- odmowa używania napojów alkoholowych;
- utrzymanie prawidłowej masy ciała;
- terminowe wykrywanie chorób metabolicznych, narządów układu pokarmowego i ich aktywne leczenie.
Film z YouTube powiązany z artykułem:

Elena Minkina Doctor anestezjolog-resuscytator O autorze
Wykształcenie: ukończył Państwowy Instytut Medyczny w Taszkiencie, specjalizując się w medycynie ogólnej w 1991 roku. Wielokrotnie zaliczane kursy doszkalające.
Doświadczenie zawodowe: anestezjolog-resuscytator miejskiego kompleksu położniczego, resuscytator oddziału hemodializy.
Informacje są uogólnione i podane wyłącznie w celach informacyjnych. Przy pierwszych oznakach choroby skontaktuj się z lekarzem. Samoleczenie jest niebezpieczne dla zdrowia!