- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Ostatnio zmodyfikowany 2025-11-02 20:14.
Bezdech senny
Treść artykułu:
- Przyczyny i czynniki ryzyka
- Formy choroby
- Objawy
- Diagnostyka
- Leczenie
- Możliwe komplikacje i konsekwencje
- Prognoza
- Zapobieganie
Bezdech senny to stan patologiczny, który objawia się zaburzeniami oddychania, które nagle pojawiają się podczas snu. Epizody bezdechu mogą trwać od kilku sekund do kilku minut, co negatywnie wpływa na wszystkie narządy wewnętrzne, a zwłaszcza na ośrodkowy układ nerwowy.
Bezdech senny jest częstym stanem, który dotyka co najmniej 6% dorosłej populacji. Częstość występowania wzrasta wraz z wiekiem.

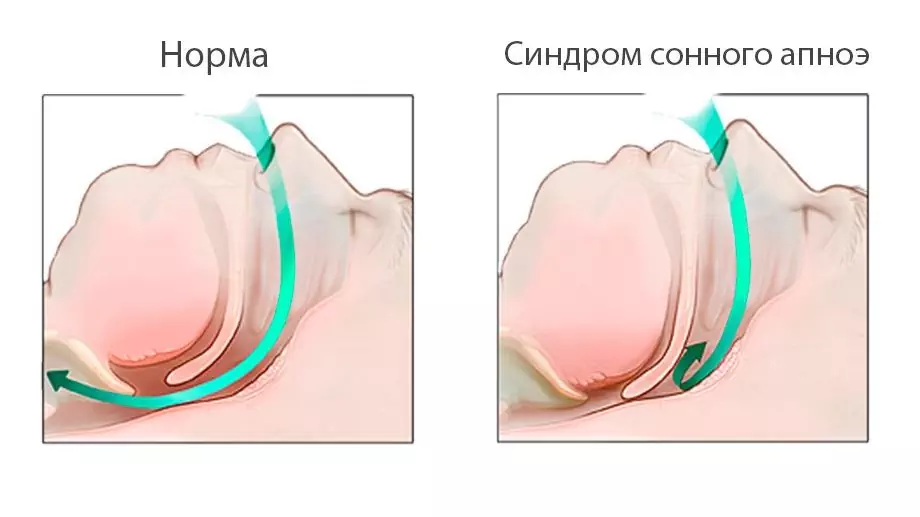
Zablokowane drogi oddechowe w bezdechu sennym
Przyczyny i czynniki ryzyka
Najczęstszą przyczyną bezdechu sennego jest niedrożność dróg oddechowych, czyli mechaniczne zamknięcie dróg oddechowych (obturacyjny bezdech senny). Podczas snu tkanka mięśniowa rozluźnia się, ściany gardła zaczynają opadać do wewnątrz. Jednocześnie nie tylko przeszkadzają w oddychaniu, ale także wibrują pod wpływem strumienia powietrza, co odbieramy jako chrapanie. Jeśli jednak ściany gardła wystarczająco silnie zwisają, blokują światło dróg oddechowych, powodując zatrzymanie oddechu.
Na tle bezdechu we krwi gwałtownie wzrasta ciśnienie parcjalne dwutlenku węgla drażniącego ośrodek oddechowy. W rezultacie mózg „budzi się” i wydaje polecenie zwiększenia napięcia mięśniowego. Podczas snu procesy te powtarzają się wielokrotnie.
Czynniki predysponujące do obturacyjnego bezdechu sennego obejmują:
- podeszły wiek;
- palenie;
- przewlekłe procesy zapalne w jamie ustnej i gardle;
- anomalie w strukturze szkieletu twarzy;
- otyłość.
Inną przyczyną bezdechu sennego jest rozregulowanie ruchów oddechowych przez ośrodkowy układ nerwowy. Pod wpływem pewnych przyczyn podczas snu mózg przestaje wysyłać impulsy nerwowe do mięśni oddechowych, co prowadzi do zatrzymania oddechu. Ta patologia może prowadzić do:
- uderzenie;
- hipoglikemia;
- padaczka;
- zaburzenia wody i elektrolitów;
- wcześniactwo u dziecka;
- niektóre leki;
- arytmia serca;
- hiperbilirubinemia;
- warunki septyczne;
- ciężka niedokrwistość.

Niedrożność górnych dróg oddechowych jest główną przyczyną bezdechu sennego
Formy choroby
Na podstawie przyczyny leżącej u podstaw mechanizmu patologicznego istnieją:
- obturacyjny bezdech senny;
- centralny bezdech senny.
W zależności od liczby epizodów zatrzymania oddechu w ciągu 1 godziny (wskaźnik bezdechu) obturacyjny bezdech senny to:
- lekki (bezdech 5-15);
- umiarkowany (bezdech 16-30);
- ciężki (ponad 30 bezdechów).
Objawy
Głównym objawem każdej postaci bezdechu sennego są powtarzające się epizody nagłego zatrzymania oddechu podczas snu. Jednak każda postać choroby ma swoje własne cechy.
Obturacyjny bezdech senny charakteryzuje się:
- ciężkie chrapanie;
- epizody nagłego ustania chrapania i oddychania trwające od 10 sekund do 3 minut;
- przywrócenie oddychania, któremu towarzyszy charakterystyczny hałas lub chrapanie.
W przypadku długotrwałego bezdechu rozwija się niedotlenienie. Wtedy zauważalna staje się sinica trójkąta nosowo-wargowego. Podczas epizodów bezdechu pacjent próbuje wykonać wdech poprzez skurcz mięśni brzucha i klatki piersiowej.
W przypadku obturacyjnego bezdechu sennego pacjenci często budzą się rano bez oddychania, czują się przytłoczeni w ciągu dnia, doświadczają senności, apatii i letargu. Zmniejszona zdolność do pracy.

Silne chrapanie i epizody nagłego zatrzymania oddechu to główne objawy bezdechu sennego
W ciężkim obturacyjnym bezdechu sennym osoba często doświadcza napadów przytłaczającej senności w ciągu dnia. W takich momentach pacjenci nagle zasypiają i budzą się po krótkim czasie (od kilku sekund do kilku minut). Te nagłe zasypianie są bardzo niebezpieczne, zwłaszcza jeśli występują podczas prowadzenia pojazdu lub wykonywania innych czynności wymagających koncentracji i szybkości reakcji. Co więcej, sami pacjenci nie zauważają swoich „zaciemnień”.
Bezdech senny o centralnej genezie objawia się występowaniem podczas snu oddychania typu Cheyne-Stokesa. Dla wymienionego rodzaju oddychania charakterystyczna jest okresowość: ruchy oddechowe z powolnych i bardzo powierzchownych stopniowo nasilają się, stają się głośne, głębokie, częste, po czym intensywność oddychania ponownie zanika, aż do krótkiego zatrzymania. W rezultacie, przy centralnym bezdechu sennym, pacjent oddycha nieregularnie i głośno. Chrapanie nie jest powszechne we wszystkich przypadkach. Główną cechą wyróżniającą bezdech centralny w porównaniu z obturacyjnym jest brak ruchów oddechowych klatki piersiowej i przedniej ściany jamy brzusznej podczas epizodów zatrzymania oddechu.
Diagnostyka
Bezdech senny można podejrzewać, jeśli występują co najmniej trzy z następujących objawów:
- epizody zatrzymania oddechu podczas snu;
- Głośne chrapanie;
- zwiększone oddawanie moczu w nocy;
- nie spokojny sen w nocy;
- zwiększone pocenie się podczas snu;
- ataki uduszenia podczas snu;
- bóle głowy rano;
- ciągłe uczucie zmęczenia, senność w ciągu dnia;
- podwyższone ciśnienie krwi, szczególnie rano i wieczorem;
- zmniejszone libido;
- nadwaga.
„Złotym standardem” diagnostyki zespołu bezdechu sennego jest polisomnografia. Jest to badanie nieinwazyjne, podczas którego rejestrowane są fizjologiczne parametry snu nocnego za pomocą specjalnych czujników:
- pozycja ciała we śnie;
- zjawisko dźwiękowe chrapania;
- natlenienie krwi (nasycenie);
- cechy oddychania w klatce piersiowej i brzuchu;
- cechy oddychania przez nos.

Polisomnografia rejestruje fizjologiczne parametry snu nocnego
Podczas tych badań przeprowadzane są również:
- elektrokardiografia;
- elektromiografia;
- elektrokulografia;
- elektroencefalografia.
Komputerową pulsoksymetrię można wykorzystać do badania przesiewowego w kierunku zespołu bezdechu sennego. W tym celu pacjent zakłada na palec specjalną nasadkę, a na nadgarstek bransoletkę. Podczas nocnego snu urządzenie określa tętno i zawartość tlenu we krwi (saturację).
Leczenie
Leczenie łagodnego obturacyjnego bezdechu sennego obejmuje:
- normalizacja masy ciała, jeśli jest powyżej normy;
- leczenie, w tym chirurgiczne, chorób narządów laryngologicznych;
- stosowanie wewnątrzustnych urządzeń, które pozwalają na utrzymanie dolnej szczęki w prawidłowej pozycji i zapobiegają cofnięciu się języka;
- pozycyjna terapia bezdechu sennego - wezgłowie łóżka podnoszone o 15 °;
- stosowanie urządzeń, które nie pozwalają pacjentowi spać na plecach, czyli w pozycji zwiększającej intensywność chrapania i częstość zatrzymania oddechu;
- zaprzestanie przyjmowania środków uspokajających, zwiotczających mięśnie i nasennych;
- rzucenie palenia i picie alkoholu;
- wykonywanie ćwiczeń oddechowych;
- przestrzeganie codziennej rutyny.
W przypadku umiarkowanego i szczególnie ciężkiego zespołu obturacyjnego bezdechu sennego jedyną skuteczną metodą leczenia jest terapia CPAP. Jest to technika sprzętowa oparta na tworzeniu i utrzymywaniu stałego dodatniego ciśnienia w drogach oddechowych.

Terapia CPAP jest stosowana w leczeniu bezdechu sennego o nasileniu umiarkowanym do ciężkiego
Leczenie ośrodkowego bezdechu sennego polega na stosowaniu leków, które stymulują ośrodek oddechowy w mózgu. Jeśli są nieskuteczne, wykonywany jest długi cykl terapii CPAP.
Możliwe komplikacje i konsekwencje
Zespół bezdechu sennego może wywołać rozwój niebezpiecznych chorób:
- nadciśnienie tętnicze;
- cukrzyca typu 2;
- Udar mózgu;
- choroba niedokrwienna serca;
- zawał mięśnia sercowego;
- niewydolność sercowo-naczyniowa;
- migotanie przedsionków;
- stan niedoboru odporności;
- otyłość.
Bezdech senny i chrapanie przynoszą wiele dyskomfortu w życiu, prowadząc do problemów psycho-emocjonalnych, w tym rodzinnych.
Bezdech senny jest niebezpieczny dla kobiet w ciąży. Jego konsekwencje mogą być:
- nadciśnienie tętnicze;
- niedotlenienie płodu;
- Cukrzyca ciążowa;
- gestosis (toksykoza późnej ciąży);
- przedwczesny poród.
Prognoza
Podczas terapii CPAP bezdech senny ustaje; większość pacjentów zauważa znaczną poprawę od pierwszej nocy. Pacjenci potrzebują wsparcia psychologicznego, gdyż zabieg prowadzony jest przez długi czas, czasem do końca życia, a spanie z aparatem CPAP nie zawsze jest wygodne i estetyczne.
Zapobieganie
Zapobieganie bezdechowi sennemu obejmuje:
- utrzymanie prawidłowej masy ciała;
- rzucenie palenia i picie alkoholu;
- uprawiać sport;
- terminowe leczenie chorób narządów laryngologicznych;
- przestrzeganie codziennej rutyny;
- odmowa długotrwałego stosowania tabletek nasennych.
Film z YouTube powiązany z artykułem:

Elena Minkina Doctor anestezjolog-resuscytator O autorze
Wykształcenie: ukończył Państwowy Instytut Medyczny w Taszkiencie, specjalizując się w medycynie ogólnej w 1991 roku. Wielokrotnie zaliczane kursy doszkalające.
Doświadczenie zawodowe: anestezjolog-resuscytator miejskiego kompleksu położniczego, resuscytator oddziału hemodializy.
Informacje są uogólnione i podane wyłącznie w celach informacyjnych. Przy pierwszych oznakach choroby skontaktuj się z lekarzem. Samoleczenie jest niebezpieczne dla zdrowia!