- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2024-01-15 20:03.
- Ostatnio zmodyfikowany 2025-11-02 20:14.
Obrzęk naczynioruchowy
Treść artykułu:
- Przyczyny
- Rodzaje
- Oznaki
- Diagnostyka
- Leczenie
- Zapobieganie
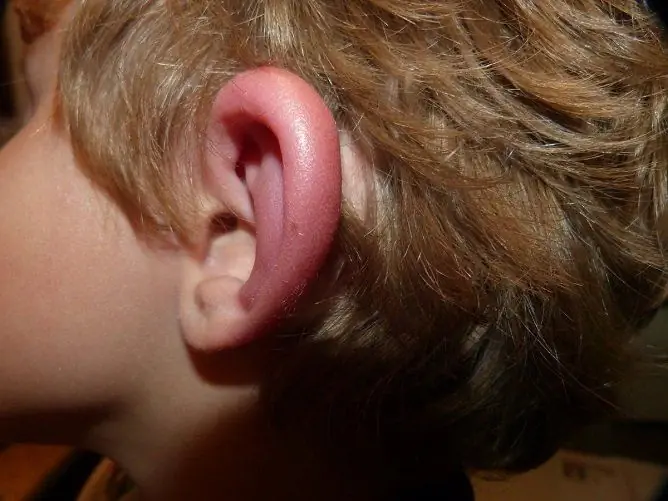
Obrzęk naczynioruchowy (obrzęk Quinckego) to ostry stan charakteryzujący się szybkim rozwojem miejscowego obrzęku błony śluzowej, tkanki podskórnej i samej skóry. Częściej występuje na twarzy (język, policzki, powieki, usta) i znacznie rzadziej wpływa na błony śluzowe narządów moczowo-płciowych, przewodu pokarmowego, dróg oddechowych.
Obrzęk naczynioruchowy jest częstą patologią. Występuje przynajmniej raz w życiu u co piątej osoby, aw połowie przypadków łączy się z pokrzywką alergiczną.
Uwaga! Zdjęcie szokujących treści.
Kliknij łącze, aby wyświetlić.
Przyczyny
W większości przypadków obrzęk naczynioruchowy jest przejawem reakcji alergicznej typu natychmiastowego w odpowiedzi na spożycie alergenów (trucizny ukąszające owady, leki, alergeny pokarmowe).
W organizmie alergeny wyzwalają reakcję antygen-przeciwciało, której towarzyszy uwalnianie serotoniny, histaminy i innych mediatorów alergii do krwiobiegu. Substancje te mają wysoką aktywność biologiczną; w szczególności są w stanie radykalnie zwiększyć przepuszczalność ścian naczyń krwionośnych znajdujących się w warstwie podśluzówkowej i tłuszczu podskórnym. W rezultacie płynna część krwi zaczyna się pocić ze światła naczyń, co prowadzi do rozwoju obrzęku naczynioruchowego, który jest zarówno lokalny, jak i rozległy.
Obrzęk naczynioruchowy może być również przejawem reakcji pseudoalergicznej, która opiera się na indywidualnej nadwrażliwości na określone leki lub pokarmy. Ale w tym przypadku nie ma immunologicznego etapu w patologicznym mechanizmie rozwoju obrzęku.
Obrzęk naczynioruchowy może rozwinąć się jako powikłanie leczenia inhibitorami ACE lub antagonistami receptora angiotensyny II. Ta postać jest zwykle diagnozowana u osób starszych. Rozwój obrzęku w tej sytuacji polega na blokowaniu enzymu konwertującego angiotensynę przez leki. W efekcie destrukcja bradykininy spowalnia, a aktywność angiotensyny II maleje, co prowadzi do uporczywego rozszerzania się naczyń krwionośnych i wzrostu przepuszczalności ich ścian.

Alergeny, które mogą powodować obrzęk naczynioruchowy
Inną przyczyną rozwoju obrzęku naczynioruchowego jest niedobór inhibitora C1, który reguluje aktywność białek krwi odpowiedzialnych za procesy krzepnięcia, kontroluje aktywność procesów zapalnych i poziom ciśnienia krwi oraz ból. Niedobór inhibitora C1 w organizmie występuje w wyniku niedostatecznej syntezy, co zwykle wiąże się z zaburzeniami genów. Innymi przyczynami niedoboru inhibitora C1 może być jego przyspieszone niszczenie i spożywanie. Procesy te są wywoływane przez niektóre choroby zakaźne, nowotwory złośliwe i patologie autoimmunologiczne. Nabyty lub wrodzony niedobór C1-inhibitora prowadzi do zwiększonej produkcji C2-kininy i bradykininy, substancji zwiększających przepuszczalność ścian naczyń krwionośnych i przyczyniających się do rozwoju obrzęku naczynioruchowego.
Rodzaje
W zależności od czasu trwania procesu patologicznego rozróżnia się ostry i przewlekły obrzęk naczynioruchowy. O przejściu stanu do postaci przewlekłej świadczy jego trwanie ponad 1,5 miesiąca.
Obrzęk naczynioruchowy można łączyć z pokrzywką lub izolować.
Na podstawie charakterystyki mechanizmu rozwojowego rozróżnia się dziedziczne i nabyte typy obrzęku naczynioruchowego. Nabyte z kolei są podzielone w następujący sposób:
- uczulony;
- pseudoalergiczny;
- związane ze stosowaniem inhibitorów ACE;
- związane z procesami autoimmunologicznymi i chorobami zakaźnymi.
Wyróżnia się również postać idiopatyczna. Mówią o tym, gdy nie można ustalić przyczyny patologicznej przepuszczalności ściany naczyniowej.
Oznaki
W większości przypadków obrzęk naczynioruchowy rozwija się ostro w ciągu 3-4 minut. Nasilenie obrzęku naczynioruchowego w okresie 2-5 godzin jest znacznie mniej powszechne.
Zwykle lokalizuje się w okolicy ust, policzków, powiek, jamy ustnej, a u mężczyzn - nawet w mosznie. Obraz kliniczny w dużej mierze zależy od miejsca lokalizacji. Tak więc, z obrzękiem warstwy podśluzowej przewodu żołądkowo-jelitowego, pacjent doświadcza następujących objawów:
- ból brzucha;
- nudności;
- wymioty;
- zaburzenia stolca.
W przypadku obrzęku naczynioruchowego krtani u pacjenta rozwija się charakterystyczny stridor, obserwuje się zaburzenia mowy i chrypkę.
Obrzęk naczynioruchowy innych lokalizacji jest znacznie mniej powszechny:
- opłucna (charakteryzująca się ogólnym osłabieniem, dusznością, bólem w klatce piersiowej);
- dolna część układu moczowego (prowadzi do bolesnego oddawania moczu, ostrego zatrzymania moczu);
- mózg (rozpoznaje się objawy przemijającego udaru mózgowo-naczyniowego);
- stawy;
- mięśnie.
W 50% przypadków alergicznemu i pseudoalergicznemu obrzękowi naczynioruchowemu towarzyszy rozwój pokrzywki, wstrząsu anafilaktycznego.
Charakterystyczne cechy dziedzicznego i nabytego obrzęku naczynioruchowego:
| Oznaki | Dziedziczny obrzęk naczynioruchowy | Alergiczny obrzęk naczynioruchowy |
| Początek choroby | U dzieci | Częściej u dorosłych |
| Dziedziczność | tak | Nie |
| Anamneza alergiczna | Nie, rzadko | Część |
| Połączenie traumy | tak | Nie |
| Związek z ekspozycją na alergeny | Nie | tak |
| Czas wystąpienia obrzęku | Formularze w ciągu kilku godzin | Występuje w ciągu minut do 1 godziny |
| Lokalizacja obrzęku | Najczęściej górne drogi oddechowe i przewód pokarmowy | Różny; w 25% przypadków - obrzęk krtani |
| Pokrzywka | Nie | jest |
| Swędzący | Nie | jest |
| Wpływ leków przeciwhistaminowych i kortykosteroidów | Nie | jest |
| Eozynofilia krwi | Nie | Część |
| IgE | Norma | Lansowany |
Forma dziedziczna objawia się klinicznie przed 20 rokiem życia. W tym przypadku obrzęk rośnie powoli i w ciągu tygodnia ulega odwrotnemu rozwojowi. Najczęściej lokalizuje się w warstwie podśluzowej krtani lub narządów układu pokarmowego. Dziedziczny obrzęk naczynioruchowy ma skłonność do częstych nawrotów, które występują kilka razy w roku pod wpływem różnych czynników prowokujących.
Diagnostyka
W przypadku lokalizacji obrzęku naczynioruchowego twarzy lub innych otwartych obszarów ciała diagnoza zwykle nie jest trudna, ale w niektórych przypadkach wymagana jest diagnostyka różnicowa w przypadku obrzęku spowodowanego innymi przyczynami:
- zapalenie skórno-mięśniowe;
- choroba nerek;
- zespół ucisku na żyłę główną górną;
- niedoczynność tarczycy.
Prawidłowe rozpoznanie obrzęku naczynioruchowego mózgu i narządów przewodu pokarmowego jest dość trudne, ponieważ w tych przypadkach na pierwszy plan wysuwają się objawy przemijającego udaru naczyniowo-mózgowego lub „ostrego brzucha”.
Diagnostyka laboratoryjna obrzęku naczynioruchowego ma charakter raczej pomocniczy. W badaniach krwi z typem alergicznym obserwuje się wzrost poziomu immunoglobulin klasy E, eozynofilię. Obrzęk niealergiczny charakteryzuje się obniżeniem aktywności i poziomu inhibitora C1 w surowicy krwi oraz wykryciem laboratoryjnych objawów chorób limfoproliferacyjnych lub autoimmunologicznych.
Leczenie
Największym zagrożeniem jest obrzęk naczynioruchowy krtani, który może spowodować asfiksję i śmierć pacjenta. W takim przypadku konieczne jest pilne przywrócenie drożności dróg oddechowych (za pomocą kanału powietrznego, intubacji tchawicy, konikotomii).
W przypadku alergicznej postaci patologii wskazane jest wprowadzenie leków przeciwhistaminowych, hormonów glukokortykoidowych, powołanie enterosorbentów i terapia infuzyjna.
W ostrym okresie dziedzicznego obrzęku naczynioruchowego wskazane jest podanie inhibitora C1. W przypadku braku tego leku wykonuje się transfuzję natywnego świeżo mrożonego osocza. Przepisywane są również androgeny i środki przeciwfibrynolityczne. W przypadku ciężkiego obrzęku, zwłaszcza zlokalizowanego na szyi, dożylnie wstrzykuje się leki moczopędne i hormony glukokortykoidowe.
W okresie remisji dziedzicznego obrzęku naczynioruchowego, w celu zapobiegania nawrotom, kontynuuje się podtrzymujący kurs androgenów i leków przeciwfibrynolitycznych.
Pierwsza pomoc w obrzęku Quinckego przed przybyciem karetki:
| Sekwencjonowanie | Środki pomocy |
| Krok 1 | Pomóż pacjentowi usiąść w wygodnej pozycji |
| Krok 2 | Ograniczyć działanie potencjalnego alergenu, jeśli jest znany. Na przykład, gdy gryzie osa, zaleca się ostrożne wyciągnięcie żądła owada ze skóry. |
| Krok 3 | Podaj lek przeciwhistaminowy, taki jak difenhydramina lub diazolina. Jeśli to możliwe, lepiej wykonać zastrzyk, ponieważ wraz z rozwojem obrzęku przewodu żołądkowo-jelitowego wchłanianie leku może być trudne |
| Krok 4 | Pamiętaj, aby podać pacjentowi napój zasadowy, na przykład narzan, Borjomi lub 1 g sody oczyszczonej rozcieńczonej w litrze wody. Pomoże to wypłukać alergen z organizmu. Węgiel aktywny i Enterosgel dają ten sam efekt. |
| Krok 5 | Umieść lód lub chłodzący kompres na opuchniętym obszarze, aby zmniejszyć obrzęk i swędzenie |
| Krok 6 | Ułatw pacjentowi oddychanie, zapewniając nieograniczony dostęp do świeżego powietrza, uwalniając górną część ciała z ciągnących się części odzieży |
Zapobieganie
Aby zapobiec nawrotom alergicznego obrzęku naczynioruchowego, pacjent powinien przestrzegać diety hipoalergicznej, nie przyjmować żadnych leków bez recepty.
Aby zapobiec nawrotom dziedzicznego obrzęku naczynioruchowego, pacjenci muszą unikać stresujących sytuacji, infekcji wirusowych, urazów. Nie powinni przyjmować leków zawierających estrogeny ani inhibitorów ACE.
Pacjenci cierpiący na dziedziczny obrzęk naczynioruchowy, przed przeprowadzeniem planowanych interwencji chirurgicznych lub zabiegów stomatologicznych, muszą koniecznie przeprowadzić leczenie profilaktyczne, w tym powołanie kwasu traneksamowego, wlew świeżego mrożonego osocza natywnego.
Film z YouTube powiązany z artykułem:

Elena Minkina Doctor anestezjolog-resuscytator O autorze
Wykształcenie: ukończył Państwowy Instytut Medyczny w Taszkiencie, specjalizując się w medycynie ogólnej w 1991 roku. Wielokrotnie zaliczane kursy doszkalające.
Doświadczenie zawodowe: anestezjolog-resuscytator miejskiego kompleksu położniczego, resuscytator oddziału hemodializy.
Informacje są uogólnione i podane wyłącznie w celach informacyjnych. Przy pierwszych oznakach choroby skontaktuj się z lekarzem. Samoleczenie jest niebezpieczne dla zdrowia!