- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Ostatnio zmodyfikowany 2025-11-02 20:14.
Przyczyny zawału mięśnia sercowego: przyczyny i czynniki predysponujące
Treść artykułu:
- Atak serca: przyczyny i czynniki ryzyka
- Grupy ryzyka: wpływ na częstość występowania płci, wieku i miejsca zamieszkania
- Zwiastuny zawału mięśnia sercowego
- Oznaki ataku serca
- Konsekwencje przełożonego zawału serca
- Pierwsza pomoc
- Diagnostyka
- Taktyka leczenia
- Wideo
Przyczyną zawału mięśnia sercowego, ostrej choroby serca, w której dochodzi do martwicy, czyli śmierci części mięśnia sercowego, jest zablokowanie naczyń krwionośnych przez skrzeplinę lub zator, w wyniku czego dochodzi do zaburzenia przepływu krwi w tętnicach wieńcowych, co prowadzi do niedostatecznego ukrwienia serca.
Zawał mięśnia sercowego jest kliniczną postacią choroby niedokrwiennej serca (IHD) - stan zagrażający życiu, ryzyko zgonu jest szczególnie wysokie w przypadku rozległego zawału, przedwczesnego udzielenia pomocy medycznej i pojawienia się powikłań. Według statystyk 15-20% całkowitej liczby wszystkich nagłych zgonów występuje w zawale mięśnia sercowego. Około 20% pacjentów umiera na etapie przedszpitalnym, aw kolejnych 15% przypadków śmierć następuje w szpitalu. Najwyższy wskaźnik śmiertelności występuje w pierwszych dniach po wystąpieniu ataku, dlatego ważne jest terminowe poszukiwanie pomocy medycznej i jak najwcześniejsze rozpoczęcie leczenia.
W przypadku braku dopływu krwi do mięśnia sercowego trwającego dłużej niż 20 minut zachodzą w nim nieodwracalne zmiany spowodowane śmiercią komórki, co negatywnie wpływa na funkcjonowanie narządu. Ognisko martwicy zostaje następnie zastąpione tkanką łączną (powstaje blizna pozawałowa), jednak tkanka łączna nie ma właściwości właściwych tkance mięśniowej serca, a zatem całkowity powrót do zdrowia po zawale serca nie następuje nawet przy najkorzystniejszym rozwoju zdarzeń.

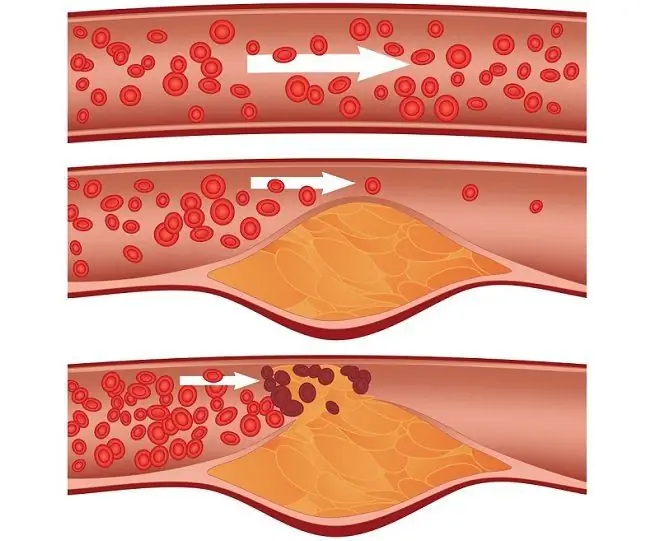
Miażdżyca tętnic wieńcowych - bezpośrednia przyczyna zawału serca
Atak serca: przyczyny i czynniki ryzyka
Głównymi przyczynami rozwoju zawału mięśnia sercowego są:
- miażdżyca - blaszki cholesterolu w naczyniach krwionośnych odrywają się i wchodzą z przepływem krwi do tętnic wieńcowych, blokując w nich przepływ krwi;
- zakrzepica - skrzeplina, podobnie jak płytka cholesterolowa, jest w stanie oderwać się i dostać się do naczynia dostarczającego krew do mięśnia sercowego wraz z przepływem krwi.
Obca cząsteczka, która dostała się do krwiobiegu i zablokowała naczynie, nazywana jest zatorowością. Nie tylko blaszki cholesterolu i skrzepy krwi mogą działać jako zator, ale także tkanka tłuszczowa, pęcherzyki powietrza i inne obce cząsteczki, które mogą dostać się do krwiobiegu podczas urazu, w tym na sali operacyjnej. Ponadto przyczyną ostrego zawału mięśnia sercowego może być skurcz naczyń krwionośnych (w tym na tle niekontrolowanego używania narkotyków lub zażywania narkotyków).
Czynniki zwiększające ryzyko wystąpienia zawału serca obejmują:
- genetyczne predyspozycje;
- hipercholesterolemia i hiperlipidemia spowodowana zaburzeniami metabolicznymi spowodowanymi niedożywieniem lub chorobami;
- nadciśnienie tętnicze;
- cukrzyca;
- hipodynamia;
- otyłość;
- naprężenie;
- przepracowanie (zarówno fizyczne, jak i psycho-emocjonalne).
Zawał mięśnia sercowego może wystąpić jako powikłanie innych chorób:
- wady rozwojowe tętnic wieńcowych;
- nowotwory złośliwe;
- tętniak aorty;
- choroby wpływające na śródbłonek naczyń krwionośnych (zapalenie naczyń, choroby ogólnoustrojowe);
- zespół rozsianego wykrzepiania wewnątrznaczyniowego, który rozwinął się na tle chorób zakaźnych, spadku objętości krwi krążącej, złośliwych chorób krwi, zatrucia itp.;
- urazy mechaniczne i elektryczne, rozległe oparzenia.
Grupy ryzyka: wpływ na częstość występowania płci, wieku i miejsca zamieszkania
W ostatnich latach obserwuje się coraz większą liczbę przypadków zawału mięśnia sercowego u młodych pacjentów. Najbardziej wrażliwą grupą ludności są mężczyźni w wieku od 40 do 60 lat. W grupie wiekowej 40-50 lat zawał serca u mężczyzn rozwija się 3-5 razy częściej niż u kobiet, co tłumaczy się działaniem żeńskich hormonów płciowych, których jednym z działań jest wzmocnienie ściany naczyniowej. Po wejściu kobiet w okres menopauzy (50 lat i więcej) zachorowalność u nich iu mężczyzn jest taka sama.

Najczęściej zawał mięśnia sercowego występuje u mężczyzn w wieku 40-60 lat.
U młodych pacjentów przyczyną zawału mięśnia sercowego są najczęściej wady serca i tętnic wieńcowych, u osób starszych - zmiany miażdżycowe w naczyniach wieńcowych.
Kobiety częściej niż mężczyźni zapadają na atypową postać zawału mięśnia sercowego, co często prowadzi do przedwczesnego wykrycia choroby i wyjaśnia częstsze występowanie u nich niekorzystnych następstw, w tym zgonu.
Mieszkańcy krajów uprzemysłowionych i dużych miast są bardziej podatni na wystąpienie choroby, co tłumaczy się ich większą podatnością na stres, częstymi błędami żywieniowymi oraz mniej korzystną sytuacją środowiskową.
Zwiastuny zawału mięśnia sercowego
W obrazie klinicznym choroby wyróżnia się pięć okresów: przed zawałem, ostry, ostry, podostry i po zawale (bliznowacenie).
Nagły rozwój zawału serca obserwuje się tylko w 43% przypadków, u pozostałych zawał mięśnia sercowego poprzedza okres niestabilnej dławicy piersiowej, objawiającej się spoczynkowym bólem w klatce piersiowej. Okres ten może mieć różną długość - od kilku dni do miesiąca. W tym czasie u pacjenta rozwijają się tzw. Zwiastuny - objawy wskazujące na zbliżającą się katastrofę serca. Z reguły występuje osłabienie, wzmożone zmęczenie, zaburzenia snu (trudności z zasypianiem, budzenie się w nocy), duszność po niewielkim wysiłku fizycznym, drętwienie kończyn lub uczucie gęsiej skórki. Mogą wystąpić zaburzenia wizualnego analizatora, ból głowy, bladość skóry, zimne poty, wahania nastroju, niepokój, niepokój. Oprócz,pacjenci mogą narzekać na nudności, wymioty, zgagę.
Wymienione objawy mogą same zniknąć i pojawić się ponownie, co jest powodem, dla którego pacjent je ignoruje.
Oznaki ataku serca
Pierwszym i najbardziej uderzającym objawem zawału mięśnia sercowego jest zwykle ból w klatce piersiowej. Ma dużą intensywność, pacjenci opisują go jako sztyletowaty, niepowstrzymany. Palący ból jest uciskowy, pękający z natury (tak zwany ból dławicowy). Zespołowi bólowemu towarzyszą zawroty głowy, zimne poty, trudności w oddychaniu, nudności. Ciśnienie krwi zwykle wzrasta podczas ataku, a następnie gwałtownie lub umiarkowanie spada. Pacjent może mieć arytmię, tachykardię. Często atakowi towarzyszy suchy kaszel.
Atak bólu często ma charakter falujący, ból następnie ustępuje, po czym ponownie się nasila. Atak trwa zwykle 20-40 minut, ale może trwać kilka godzin, aw niektórych przypadkach nawet dni. Charakterystycznym objawem zawału serca, który odróżnia go od dusznicy bolesnej, jest to, że przyjmowanie nitrogliceryny nie łagodzi tego bólu.
Pod koniec ostrego okresu ból ustępuje. Jego utrzymywanie się w ostrym okresie może świadczyć o rozwoju niedokrwienia strefy okołozawałowej lub zapalenia osierdzia. Na tle martwicy i zmian zapalnych ogniska zmiany temperatura ciała wzrasta. Gorączka może trwać 10 dni lub dłużej - im większy obszar uszkodzenia mięśnia sercowego, tym dłużej utrzymuje się gorączka. W tym samym okresie pacjent zwykle ma objawy niedociśnienia tętniczego i niewydolności serca. Wynik choroby w dużej mierze zależy od przebiegu ostrego okresu. Jeśli pacjent przeżyje na tym etapie, następuje okres podostry, podczas którego normalizuje się temperatura ciała, zespół bólowy znika, a stan ogólny poprawia się. W fazie po zawale utrzymuje się względna normalizacja stanu pacjenta.

Nitrogliceryna z zawałem serca nie jest w stanie złagodzić bólu, ale przyjmowanie jej w ramach udzielania pierwszej pomocy nie będzie zbyteczne
Ta najczęstsza postać zawału serca nazywana jest typową lub dusznicą bolesną. Istnieją również formy nietypowe, które różnią się od siebie i od obrazu klinicznego dławicy w najbardziej ostrym okresie. Na wszystkich kolejnych etapach obserwuje się podobne objawy.
Postać astmatyczna charakteryzuje się dusznością, aż do zakrztuszenia się i tachykardią - objawami naśladującymi atak astmy. Ból w okolicy serca jest łagodny lub w ogóle nie występuje. Ta postać choroby występuje w około 10% przypadków i zwykle rozwija się u pacjentów, którzy mają już zawał mięśnia sercowego w wywiadzie oraz u pacjentów w podeszłym wieku.
Zawał mięśnia sercowo-naczyniowego ma objawy podobne do objawów udaru. Pacjent ma bóle głowy, zawroty głowy, dezorientację w przestrzeni, upośledzoną świadomość aż do jej utraty, niekiedy opisywanym objawom towarzyszą wymioty. Postać naczyniowo-mózgowa stanowi około 5% wszystkich przypadków zawału serca, częstość ich występowania wzrasta wraz z wiekiem.
W gastralgicznej postaci zawału serca obserwuje się ból w górnej części brzucha z promieniowaniem do pleców. Bólowi towarzyszą czkawka, zgaga, wzdęcia, odbijanie, nudności, wymioty, a czasem biegunka. Atak naśladuje zaostrzenie zapalenia trzustki lub choroby przenoszonej przez żywność. Ta forma choroby występuje w około 5% przypadków.
W przypadku arytmicznego zawału serca głównym objawem są arytmie serca. Ból w klatce piersiowej jest łagodny lub nie występuje. Atakowi towarzyszy duszność, narastająca słabość. Ta postać zawału mięśnia sercowego rozpoznaje się u 1-5% pacjentów.
W przypadku wymazanej postaci przeniesiony atak serca jest często wykrywany później, co jest przypadkowym odkryciem podczas przeprowadzania badania elektrokardiograficznego z innego powodu. Ból przy tym typie zawału serca jest nieobecny lub słaby, następuje pogorszenie ogólnego stanu zdrowia, zwiększone zmęczenie, duszność. Ta forma zawału serca występuje zwykle u pacjentów z cukrzycą.
Konsekwencje przełożonego zawału serca
Powikłania zawału serca mogą wystąpić już od pierwszych godzin po wystąpieniu choroby, ich pojawienie się znacznie pogarsza rokowanie.
W ciągu pierwszych kilku dni często rozwijają się zaburzenia rytmu serca. Migotanie przedsionków jest jednym z najpoważniejszych powikłań zawału mięśnia sercowego, ponieważ może przekształcić się w migotanie przedsionków i komór, które w wielu przypadkach kończy się śmiercią. We wczesnym okresie pozawałowym we wszystkich przypadkach odnotowuje się zaburzenia rytmu serca różnego stopnia, w późnym okresie pozawałowym - u około 40% chorych.
Rozwój lewej komory serca u pacjenta po zawale objawia się astmą sercową, aw ciężkich przypadkach obrzękiem płuc. Niewydolność lewej komory serca może również powodować wstrząs kardiogenny, kolejne powikłanie, które może być śmiertelne. Wstrząs kardiogenny objawia się spadkiem ciśnienia krwi poniżej 80 mm Hg. Art., Tachykardia, akrocyjanoza, utrata przytomności.
Zerwanie włókien mięśniowych w strefie martwicy powoduje tamponadę serca, w której krew wpływa do jamy osierdziowej. Przy rozległym uszkodzeniu mięśnia sercowego możliwe jest pęknięcie komory, którego ryzyko jest największe w pierwszych 10 dniach po napadzie.

Migotanie komór to poważne powikłanie zawału serca, które może prowadzić do śmierci
U 2-3% pacjentów dochodzi do zablokowania tętnicy płucnej przez skrzeplinę, która zwykle kończy się śmiercią.
Powikłanie zawału mięśnia sercowego z powodu choroby zakrzepowo-zatorowej obserwuje się u 5-7% pacjentów.
Ostre zaburzenia psychiczne komplikują zawał serca w około 8% przypadków.
U 3-5% pacjentów z zawałem serca pojawiają się wrzody żołądka i jelit.
W 12-15% przypadków zawał mięśnia sercowego jest powikłany przewlekłą niewydolnością serca.
Groźnym późnym powikłaniem jest zespół pozawałowy (zespół Dresslera), spowodowany nieprawidłową odpowiedzią układu odpornościowego na martwiczą tkankę. Zapalenie autoimmunologiczne może wpływać zarówno na pobliskie, jak i odległe tkanki ciała, takie jak stawy. Zespół pozawałowy może objawiać się bólem stawów, gorączką, zapaleniem opłucnej i zapaleniem osierdzia. Powikłanie to występuje u 1-3% pacjentów.
Pierwsza pomoc
Jeśli podejrzewasz zawał serca, natychmiast wezwij pogotowie ratunkowe. Przed jej przybyciem należy udzielić pierwszej pomocy. Pacjenta należy postarać się uspokoić, usiąść, podać mu tlen, aby rozluźnić ciasne ubranie i otworzyć okna w pokoju. Jeśli masz pod ręką nitroglicerynę, musisz podać pacjentowi tabletkę. Lek nie złagodzi bólu, ale nadal pomoże poprawić krążenie wieńcowe. Pacjent nie powinien być pozostawiony sam przed przybyciem karetki. Jeśli straci przytomność, należy natychmiast rozpocząć uciskanie klatki piersiowej.
Diagnostyka
Główną metodą diagnozowania zawału serca jest EKG, elektrokardiografia. Oprócz tego wykonuje się USG serca (echokardiografia) i biochemiczne badanie krwi. Jedną z charakterystycznych dla zawału metod potwierdzających rozpoznanie jest test troponinowy, który pozwala wykryć nawet niewielkie uszkodzenia mięśnia sercowego. Wzrost troponiny we krwi obserwuje się przez kilka tygodni po ataku.

Główną metodą diagnozowania zawału serca jest EKG
Taktyka leczenia
Pierwsza pomoc w przypadku zawału serca polega na poprawie ukrwienia serca, zapobieganiu zakrzepicy i utrzymaniu podstawowych funkcji organizmu. Dalsze leczenie ma na celu jak najszybsze zabliźnienie martwicy i jak najpełniejszą rehabilitację.
Powodzenie rehabilitacji w dużej mierze zależy od tego, jak odpowiedzialnie pacjent traktuje przepisane leczenie i zalecenia dotyczące zmiany stylu życia. Aby zapobiec nawrotom (powtarzający się zawał rozwija się w ponad jednej trzeciej przypadków), konieczne jest porzucenie złych nawyków, przestrzeganie diety, zapewnienie odpowiedniej aktywności fizycznej, dostosowanie masy ciała, kontrola ciśnienia krwi i poziomu cholesterolu we krwi oraz unikanie przepracowania i przeciążenia psycho-emocjonalnego - wtedy ma na celu wyeliminowanie wszystkich czynników przyczyniających się do rozwoju zawału mięśnia sercowego.
Wideo
Oferujemy do obejrzenia filmu na temat artykułu.

Anna Aksenova Dziennikarz medyczny O autorze
Wykształcenie: 2004-2007 "I Kijowska Akademia Medyczna" specjalność "Diagnostyka laboratoryjna".
Znalazłeś błąd w tekście? Wybierz go i naciśnij Ctrl + Enter.