- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Ostatnio zmodyfikowany 2025-11-02 20:14.
Zaparcia u dzieci
Treść artykułu:
- Formy zaparć u dzieci
- Przyczyny zaparć u dzieci i czynniki ryzyka
- Etapy zaparć u dzieci
- Objawy
- Diagnostyka
- Leczenie zaparć u dzieci
- Dieta na zaparcia u dzieci
- Możliwe komplikacje i konsekwencje
- Prognoza
- Zapobieganie
Zaparcia u dzieci to utrudnienie w procesie wypróżniania, brak samoopróżniania jelita w ciągu dnia lub dłużej, a dla dzieci karmionych piersią wypróżnianie następuje rzadziej niż 1-2 razy dziennie.

Źródło: bolit.info
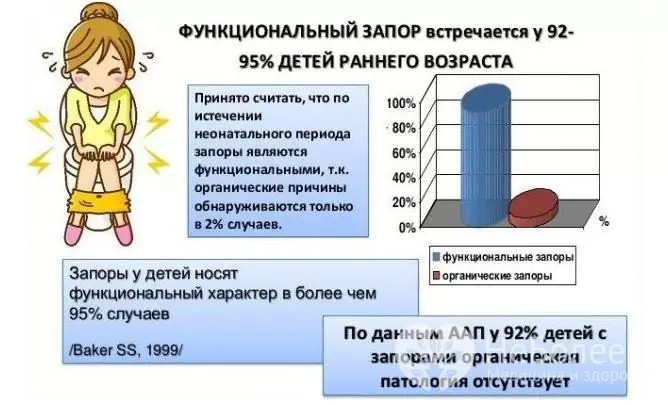
Zaparcia odnotowuje się u 15-30% dzieci, podczas gdy dzieci w wieku przedszkolnym są na nie bardziej podatne. Regularne zaparcia u dzieci negatywnie wpływają na wzrost i rozwój dziecka, mogą prowadzić do zatrucia, hipowitaminozy, rozwoju innych powikłań, a także pogorszenia jakości życia.
Głównymi funkcjami jelita są trawienie i wchłanianie pokarmu oraz wydalanie niezrealizowanych produktów i substancji toksycznych dla organizmu. U dzieci poniżej 6. miesiąca życia wypróżnianie następuje zwykle 1-6 razy dziennie, od pół roku do 2 lat - 1-3 razy dziennie, powyżej 2 lat - co najmniej 1 raz dziennie. Około 40% pacjentów, którzy mieli skłonność do zaparć w dzieciństwie, cierpi na nie również w wieku dorosłym.
W większości przypadków uporczywych zaparć u dzieci nie ma patologii organicznej. U pacjentów z ciężkim opóźnieniem rozwoju psychomotorycznego zaparcia występują w około 50% przypadków.
Formy zaparć u dzieci
Zaparcie u dzieci może być prawdą lub fałszem (zaparcie rzekome).
W zależności od czynnika etiologicznego:
- pokarmowy;
- funkcjonalna dyskinetyka (spastyczna i hipotoniczna);
- organiczny;
- odruch warunkowy;
- upojny;
- wewnątrzwydzielniczy;
- jatrogenny.
W zależności od cech obrazu klinicznego rozróżnia się ostre i przewlekłe zaparcia u dzieci.
Źródło: bolit.info
Przyczyny zaparć u dzieci i czynniki ryzyka
Częstymi przyczynami zaparć u dzieci w pierwszych latach życia są błędy żywieniowe i zaburzenia wchłaniania składników odżywczych.
Dziecko może otrzymać mniej mleka matki niż jest to wymagane w przypadku hipogalaktii u matki, a także powolnego ssania, niedomykalności, rozszczepów podniebienia twardego i górnej wargi. W przypadku niedostatecznego odżywiania ilość kału u dziecka jest zatem niewystarczająca, aby wywołać chęć wypróżnienia. Takie przypadki opóźnionego wypróżnienia nazywane są pseudozaparciami.
Występowaniu zaparć u dzieci karmionych piersią sprzyja brak pokarmów bogatych w błonnik w diecie matki. Jednocześnie nadmierne spożycie tłustych pokarmów prowadzi do jeszcze większego stwardnienia dziecięcego kału i nasila zaparcia.
Czasowe opóźnienie wypróżnienia (przemijające zaparcia) obserwuje się u dzieci w okresach ostrego stanu gorączkowego spowodowanego odwodnieniem organizmu na tle podwyższonej temperatury ciała, zwiększonej potliwości i wymiotów.
Zaparcia przewodu pokarmowego u dzieci występują z zaburzeniami odżywiania, które obejmują nieodpowiednie odżywianie, niewystarczający reżim picia, brak witamin w organizmie, dysfunkcję gruczołów trawiennych, wczesne przejście dziecka na sztuczne karmienie.
Zaparcia u dziecka mogą być przejawem chorób, które nie są bezpośrednio związane z procesami patologicznymi w przewodzie pokarmowym. Takie choroby obejmują niedoczynność tarczycy, krzywicę i inne choroby metaboliczne. Jednak u większości pacjentów zaparcia są nadal spowodowane zaburzeniami przewodu pokarmowego.
Organiczna postać zaparć u dzieci rozwija się z ektopią odbytu, chorobą Hirschsprunga, zarośnięciem odbytu, dolichosigmą, nowotworami jelit, bliznami odbytniczo-odbytniczymi, chorobami zrostów i inwazjami robaków.
U większości pacjentów w tej grupie wiekowej zaparcia mają charakter czynnościowy. Zaparcia dyskinetyczne u dzieci są spowodowane urazowymi lub niedotlenienie-niedokrwiennymi uszkodzeniami ośrodkowego układu nerwowego. Warunkowa odruchowa postać zaparcia u dzieci występuje przy bolesnych wypróżnieniach (ze szczelinami odbytu, przetokami odbytu, paraproctitis, pieluszkowym zapaleniem skóry). Hipotoniczne zaparcia u dzieci rozwijają się na tle niewystarczającej aktywności fizycznej, przedłużonego leżenia w łóżku, przewlekłego zapalenia żołądka i dwunastnicy, wrzodu trawiennego, krzywicy. U dzieci ze skazą neuro-artretyczną, dziecięcym porażeniem mózgowym, niedoborem laktazy mogą wystąpić spastyczne zaparcia.
Inne przyczyny zaparć u dzieci to dysbioza jelitowa, cukrzyca, gigantyzm, guz chromochłonny, niewydolność kory nadnerczy.
Czynniki ryzyka obejmują:
- dziedziczna predyspozycja;
- niekontrolowane stosowanie szeregu leków (enzymy, diuretyki, enterosorbenty, środki przeciwbakteryjne, przeciwskurczowe, preparaty żelaza);
- nadużywanie lewatyw;
- alergia pokarmowa;
- niedociśnienie mięśni;
- niezrównoważona dieta;
- niedowaga;
- gwałtowna zmiana warunków klimatycznych;
- niewłaściwy trening nocnika;
- problemy psychologiczne;
- długotrwałe (do 3-4 lat) noszenie pieluch.
Źródło: sitemedical.ru
Etapy zaparć u dzieci
Podczas zaparć u dzieci wyróżnia się następujące etapy:
- kompensowane - wypróżnianie następuje 1 raz w ciągu 2-3 dni;
- subkompensowane - defekacja następuje 1 raz w ciągu 3-5 dni;
- zdekompensowane - opóźnienie defekacji może sięgać 10 lub więcej dni.
Objawy
Kliniczne objawy zaparcia u dzieci obejmują objawy miejscowe (jelitowe) i ogólne (pozajelitowe). Miejscowe obejmują: rzadki rytm lub długotrwały brak wypróżniania, zmianę konsystencji kału, ból brzucha, wzdęcia, uczucie niepełnego opróżnienia jelit po wypróżnieniu, domieszkę krwi w stolcu, ból podczas wypróżniania, wzdęcia, uczucie ucisku w odbycie.
U dzieci poniżej szóstego miesiąca życia konsystencja kału jest zwykle ciastowata, od sześciu miesięcy do półtora do dwóch lat, kał ma konsystencję ciastowatą lub ukształtowaną, a później - sformalizowany.
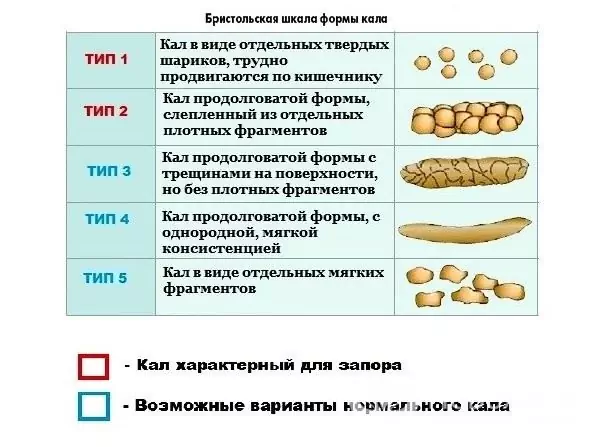
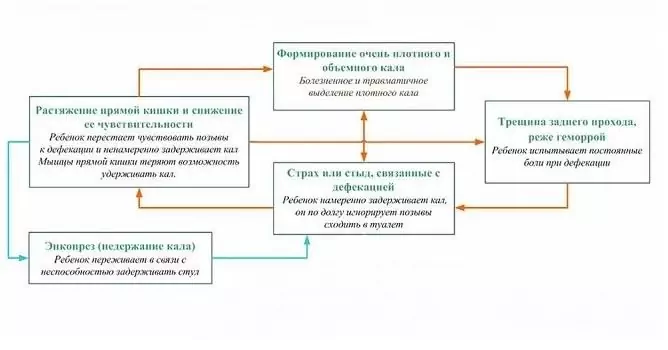
Nadmierne rozciągnięcie ściany jelita gęstym kałem, które ponadto może zranić błonę śluzową kanału odbytu, powoduje ból i niepokój dziecka podczas wypróżnień. U dzieci z zaparciami często obserwuje się nietrzymanie stolca, zwykle po długim czasie defekacji.
Pozajelitowe objawy zaparć u dzieci obejmują ogólne osłabienie, zmęczenie, drażliwość, bóle głowy, bladość skóry, anoreksję, anemię, skłonność do powstawania wysypek krostkowych na skórze, utratę apetytu.
W przypadku przewlekłych zaparć u dzieci zwiększa się objętość kału. Ta forma patologii charakteryzuje się utrzymującym się długotrwałym (3 miesiące lub dłużej) zmniejszeniem wypróżnień, któremu towarzyszą trudności w opróżnianiu jelit i wzrost gęstości kału.
Diagnostyka
Aby zdiagnozować zaparcia u dzieci, może być konieczna konsultacja nie tylko z pediatrą, ale także gastroenterologiem dziecięcym lub proktologiem. Podczas zbierania skarg i wywiadu określa się czas wystąpienia i dynamikę procesu patologicznego, częstotliwość wypróżnień i konsystencję kału. Podczas obiektywnego badania określa się kolor skóry, stan języka, turgor tkanek, wzdęcia i bolesność brzucha; badanie palpacyjne może określić obecność kamieni kałowych wzdłuż esicy. Podczas badania palcem odbytnicy ocenia się stan ampułki, zwieracza, można wykryć wady organiczne.
Z metod diagnostyki laboratoryjnej zwykle przeprowadza się ogólne i biochemiczne badanie krwi, coprogram, badanie kału na jaja robaków pasożytniczych, na dysbiozy.
Aby wykluczyć patologię somatyczną, może być wymagane badanie ultrasonograficzne wątroby, trzustki, żołądka, jelita grubego, esophagogastroduodenoskopia, zwykła radiografia jamy brzusznej, irygografia, enterokolonoskopia. Aby zbadać błony śluzowe różnych części jelita, uciekają się do sigmoidoskopii, kolonoskopii.
W niektórych przypadkach wymagana jest konsultacja neurologa dziecięcego z elektroencefalografią, echoencefalografią.
Leczenie zaparć u dzieci
Podczas leczenia zaparć u dzieci należy przede wszystkim wyeliminować czynnik sprawczy. W niektórych przypadkach wystarczy normalizacja żywienia dziecka, w tym zwiększenie ilości spożywanego płynu. Niemałe znaczenie dla zaparć u dzieci ma rozwój warunkowego odruchu wypróżniania.
Leczenie zaparć u dzieci przeprowadza się w razie potrzeby i polega na wyznaczeniu środków przeczyszczających, leków przeciwskurczowych, prokinetyki. W niektórych przypadkach wskazane są krótkie cykle oczyszczania, lewatywy nadciśnieniowe lub olejowe.
Najwygodniejszą i najbezpieczniejszą opcją rozwiązania problemu zaparć u dzieci są środki miejscowe - doodbytnicze czopki glicerynowe Glycelax®. Aktywnym składnikiem czopków Glycelax® jest gliceryna. Ma podwójne działanie: zmiękcza stolec i stymuluje motorykę jelit, przyspieszając tym samym wypróżnienia. W rezultacie jelita są opróżniane bez bólu i dyskomfortu. Czopki Glycelax® nie wymagają podziału: dawkowanie i rozmiar są przeznaczone dla dzieci, stosowanie czopków jest możliwe od trzech miesięcy.

Glycelax
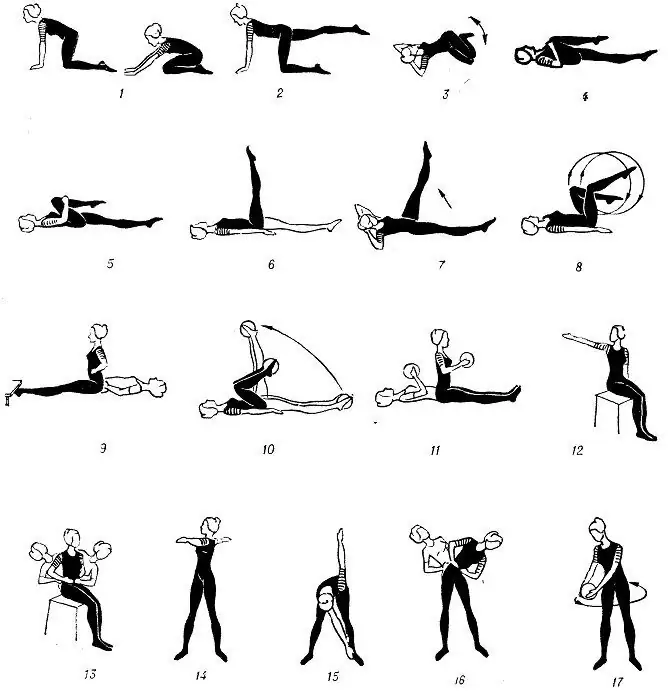
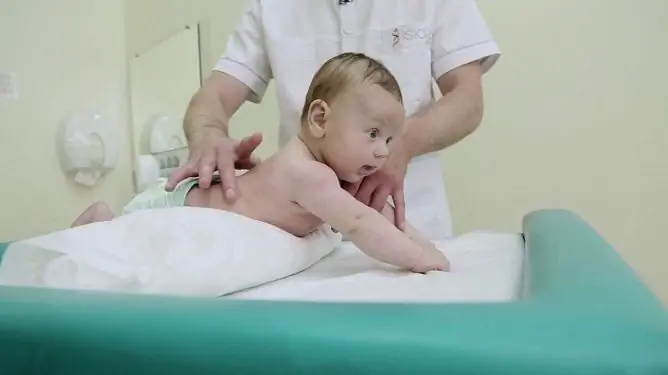
W niektórych przypadkach skuteczna jest fizjoterapia. Można zastosować elektroforezę, prądy pulsacyjne, galwanizację (z hipotensją) i aplikacje parafinowe (z hipertonicznością). Przy zaparciach funkcjonalnych u dzieci ćwiczenia fizjoterapeutyczne zapewniają dobry efekt terapeutyczny. Masaż na zaparcia u dziecka stosuje się w przypadku niedociśnienia jelitowego po każdym posiłku. W przypadku braku przeciwwskazań można zastosować ziołolecznictwo (herbata z koprem włoskim, woda koperkowa).
Jeżeli pojawiają się oznaki okołoporodowego uszkodzenia ośrodkowego układu nerwowego, leczenie przeprowadza się przy udziale neurologa dziecięcego. W takim przypadku przepisywane są stymulanty neurometaboliczne, witaminy z grupy B, leki poprawiające krążenie mózgowe. Wraz z rozwojem warunkowego zaparcia odruchowego u dzieci może być konieczna konsultacja z psychologiem dziecięcym.
Kontynuacja i terapia wspomagająca jest zwykle prowadzona przez 6-24 miesiące.
Dieta na zaparcia u dzieci
Wraz z rozwojem zaparć u dziecka karmionego piersią należy przede wszystkim przeanalizować i skorygować charakter karmienia matki karmiącej. Zaleca się ograniczenie spożycia żywności, która przyczynia się do zwiększonej produkcji gazów (pieczywo czarne, cebula, pomidory, kapusta, ryż, rośliny strączkowe, grzyby, winogrona, gruszki, potrawy pikantne, wędzone, przyprawy).
W przypadku zaparć u dzieci karmionych butelką zaleca się stosowanie mieszanek zawierających laktulozę lub błonnik pokarmowy. Małe dzieci potrzebują do 5 g błonnika dziennie (nadmierna zawartość błonnika w diecie może powodować zaburzenia trawienia i słabe wchłanianie wapnia, cynku, żelaza).
W przypadku zaparć u dzieci zaleca się włączenie do diety śmietany, śmietany, mleka, jogurtu, kefiru, twarogu, sera łagodnego, jajek na miękko lub omletów na parze, soków, kompotów z suszonych owoców, jagód, owoców, buraków, marchwi, cukinii, otrębów pszennych, płatków zbożowych na mleku i wodzie. Od słodyczy, miodu, marmolady, prawoślazu, prawoślazu są dopuszczalne. Z diety wyłączone są rzepa, rzodkiew, rzodkiewka, grzyby, zielony groszek, mocne buliony, mocna herbata, pieczywo, wyroby cukiernicze przemysłowe. Ogranicz użycie makaronu, kaszy manny. Zaleca się gotowanie, gotowanie na parze, pieczenie.
Wraz z rozwojem zaparć u dzieci z celiakią, pacjentom pokazuje się dietę z agliadyną. Z diety wyłączone są żyto, jęczmień, pszenica, mąka owsiana, zboża i zboża z nich, kasza manna, skrobia, makarony i wyroby cukiernicze, kiełbasy gotowane, ryby i konserwy, a także produkty, na które występuje indywidualna nietolerancja lub nadwrażliwość. Dieta obejmuje grykę, ryż, kukurydzę, warzywa, owoce, jagody, jajka, mięso, olej roślinny.
W przypadku zaparć u dzieci z mukowiscydozą zaleca się zwiększenie kaloryczności diety o 50-90%. Dieta powinna zawierać mięso, drób, ryby, twarożek, jajka, mleko i produkty mleczne, miód, owoce. Stosowanie zbóż z całych ziaren, roślin strączkowych, otrębów jest ograniczone.
W przypadku zaparć na tle nietolerancji laktozy mleko i produkty mleczne są wyłączone z diety. W łagodnych postaciach hipolaktazji dopuszczalne jest włączenie do diety masła, twardego sera, jogurtu, kefiru.
Możliwe komplikacje i konsekwencje
Zaparcia u dzieci przyczyniają się do zapalenia okrężnicy, co z kolei dodatkowo pogarsza przebieg zaparć, tworząc błędne koło. Utrzymujące się zaparcia u dzieci mogą prowadzić do wypadania odbytnicy.
Prognoza
Kiedy przyczyna zaparć zostanie wyeliminowana i przestrzegane są zalecenia lekarza prowadzącego, rokowanie jest korzystne. W przypadku braku odpowiedniego leczenia w odpowiednim czasie rokowanie pogarsza się, a zaparcia mogą stać się przewlekłe i utrzymywać się do dorosłości.
Zapobieganie
Aby zapobiec rozwojowi zaparć u dzieci, zaleca się:
- terminowe leczenie chorób, które mogą prowadzić do zaparć;
- unikanie nieracjonalnego stosowania leków;
- zbilansowana dieta;
- wystarczająca aktywność fizyczna;
- prawidłowy trening nocnika.
Film z YouTube powiązany z artykułem:

Anna Aksenova Dziennikarz medyczny O autorze
Wykształcenie: 2004-2007 "I Kijowska Akademia Medyczna" specjalność "Diagnostyka laboratoryjna".
Informacje są uogólnione i podane wyłącznie w celach informacyjnych. Przy pierwszych oznakach choroby skontaktuj się z lekarzem. Samoleczenie jest niebezpieczne dla zdrowia!