- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Ostatnio zmodyfikowany 2025-11-02 20:14.
Chłoniak Burkitta
Treść artykułu:
- Przyczyny i czynniki ryzyka
- Etapy choroby
- Objawy chłoniaka Burkitta
- Diagnostyka
- Leczenie chłoniaka Burkitta
- Potencjalne konsekwencje i komplikacje
- Prognoza
- Zapobieganie
Chłoniak Burkitta (Burketta) jest złośliwą chorobą charakteryzującą się niekontrolowaną proliferacją niedojrzałych komórek limfoidalnych. Należy do grupy chłoniaków nieziarniczych z limfocytów B, charakteryzuje się wyjątkowo złośliwym przebiegiem. Proces patologiczny szybko wykracza poza układ limfatyczny i obejmuje szpik kostny, ośrodkowy układ nerwowy oraz narządy wewnętrzne.
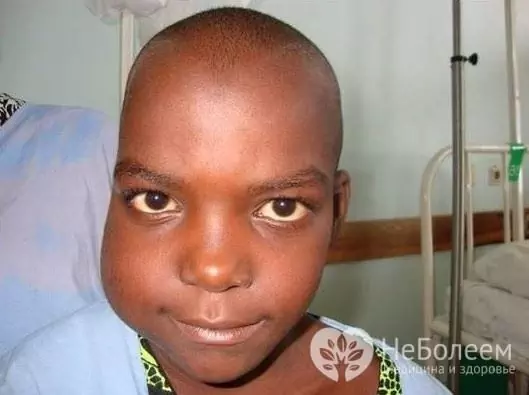
Około 80% całkowitej liczby przypadków chłoniaka Burkitta jest postacią endemiczną, powszechną na Nowej Gwinei i RPA, dotykającą głównie dzieci w wieku od 4 do 7 lat. Dziewczęta chorują o połowę rzadziej niż chłopcy.
Sporadyczne postacie chłoniaka Burkitta występują we wszystkich krajach świata. Stanowią około 1% wszystkich przypadków chłoniaków. Choroba dotyka głównie osoby poniżej 30 roku życia, mężczyźni 2,5 razy częściej niż kobiety.
Większość pacjentów z chłoniakiem Burkitta jest zakażonych wirusem Epsteina-Barra i / lub ludzkim wirusem niedoboru odporności (HIV), co sugeruje, że wirusy te biorą udział w patologicznym mechanizmie choroby. W Rosji chłoniak Burkitta występuje niezwykle rzadko.
Przyczyny i czynniki ryzyka
Dokładna przyczyna chłoniaka Burkitta nie została ustalona. Wiadomo, że często towarzyszy mu zakażenie wirusem Epsteina-Barra. Jednak mimo to większość ekspertów uważa, że chłoniak Burkitta u dzieci i dorosłych jest chorobą polietiologiczną, czyli nie jedną, ale połączeniem kilku przyczyn (infekcje wirusowe, promieniowanie jonizujące, kontakt z potencjalnymi czynnikami rakotwórczymi, stany niedoboru odporności, niekorzystne warunki życia).
Wirus Epstein-Barr jest szeroko rozpowszechniony. Zaraża około 95% dorosłych i 50% dzieci w Ameryce Północnej. Po zakażeniu wirus w organizmie człowieka pozostaje uśpiony przez wiele lat. Lista chorób z tym związanych jest dość obszerna. Oprócz chłoniaka Burkitta obejmuje:
- zespół chronicznego zmęczenia;
- stwardnienie rozsiane;
- opryszczka;
- Mononukleoza zakaźna;
- Chłoniak Hodgkina;
- inne typy chłoniaków nieziarniczych.
Wirus Epstein-Barr ma zdolność infekowania limfocytów B i powodowania ich mutacji, w wyniku czego światła zyskują zdolność do ciągłej proliferacji. Najprawdopodobniej to właśnie te zmienione przez wirusy limfocyty B stanowią główne ognisko chłoniaka Burkitta.
Wyższy wskaźnik zachorowalności u mężczyzn jest najwyraźniej wyjaśniony obecnością nieprawidłowego chromosomu X, który jest przyczyną nieodpowiedniej odpowiedzi układu odpornościowego na zakażenie wirusem Epstein-Barr.
Etapy choroby
Biorąc pod uwagę rozpowszechnienie procesu nowotworowego, wyróżnia się cztery etapy chłoniaka Burkitta.
- Guz dotyczy tylko jednego obszaru anatomicznego.
- IIa - proces nowotworowy obejmuje dwa sąsiednie obszary; IIb charakteryzuje się guzem zajmującym więcej niż dwa obszary anatomiczne zlokalizowane po stronie przepony.
- Guz rozprzestrzenia się na kilka obszarów położonych po przeciwnych stronach przepony.
- Udział w złośliwym procesie ośrodkowego układu nerwowego.
Objawy chłoniaka Burkitta
W większości przypadków pierwszym objawem chłoniaka Burkitta jest powiększenie jednego lub więcej węzłów chłonnych w okolicy podżuchwowej (limfadenopatia). Guz rośnie szybko, atakując otaczającą tkankę. Skóra na nim jest przekrwiona. W miarę postępu choroby u pacjentów dochodzi do deformacji twarzy, uszkodzenia tarczycy, zniszczenia kości części twarzowej czaszki, wypadania zębów, trudności w połykaniu i oddychaniu. Chłoniakowi Burkitta u dzieci i dorosłych zawsze towarzyszy zespół zatrucia:
- ogólna słabość;
- zwiększone zmęczenie;
- zmniejszony apetyt;
- nadmierne pocenie;
- bóle głowy, bóle mięśniowo-stawowe;
- podwyższona temperatura ciała.
W praktyce klinicznej czasami stwierdza się brzuszną postać chłoniaka Burkitta. W tym przypadku guz pierwotny jest zlokalizowany w nerkach, jelitach, trzustce i żołądku. W tym przypadku chłoniak Burkitta objawia się niestrawnością, bólem brzucha, gorączką, a czasem żółtaczką.
Chłoniak Burkitta daje przerzuty do regionalnych węzłów chłonnych, ośrodkowego układu nerwowego i tkanki kostnej, co powoduje zaburzenia neurologiczne (dysfunkcje narządów miednicy, niedowłady, porażenia), patologiczne złamania i deformacje kończyn.
W rzadkich przypadkach chłoniak Burkitta objawia się białaczką, ale częściej faza białaczkowa rozwija się u pacjentów po osiągnięciu znacznych rozmiarów przez pierwotny guz.
Kiedy ośrodkowy układ nerwowy jest zaangażowany w proces złośliwy, pojawiają się objawy oponowe i dysfunkcje nerwów czaszkowych. W takim przypadku bardziej dotknięte są nerwy wzrokowe i twarzowe.
Bez leczenia chłoniak Burkitta postępuje szybko i kończy się śmiercią po tygodniach lub miesiącach od pojawienia się pierwszych objawów.
Diagnostyka
Diagnozę chłoniaka Burkitta przeprowadza się na podstawie klinicznych objawów choroby, danych wywiadowczych oraz wyników badań laboratoryjnych i instrumentalnych, w tym:
- badanie histologiczne wycinków z zajętego węzła chłonnego;
- ELISA i PCR w przypadku infekcji wirusem Epsteina-Barra, HIV;
- USG narządów jamy brzusznej;
- RTG czaszki;
- obrazowanie komputerowe lub rezonans magnetyczny;
- nakłucie mostka, a następnie badanie histologiczne punkciku szpiku kostnego.
Leczenie chłoniaka Burkitta
Główną metodą leczenia choroby jest polichemioterapia, podczas której stosuje się jednocześnie kilka leków cytostatycznych. Dzieciom z chłoniakiem Burkitta przepisuje się możliwie najkrótsze cykle terapii, co zmniejsza ryzyko negatywnych konsekwencji (rozwój innych chorób złośliwych, bezpłodność, opóźnienie wzrostu) w odległej przyszłości.
Chemioterapię można uzupełnić wyznaczeniem interferonów, immunomodulatorów, leków przeciwwirusowych.
Skojarzone leczenie chłoniaka Burkitta nie jest szeroko stosowane. Liczne badania nie potwierdzają w tym przypadku wzrostu skuteczności chemioterapii połączonej z radioterapią.
Źródło: opuholi.org
Radykalne usunięcie guza pierwotnego w przestrzeni zaotrzewnowej lub jamy brzusznej nie wpływa na rokowanie choroby, ale poprawia jakość życia, łagodząc objawy. Chirurgiczne usunięcie chłoniaka Burkita zlokalizowanego w okolicy szczęki jest przeciwwskazane, gdyż operacji towarzyszy wysokie ryzyko krwawienia śródoperacyjnego ze względu na obfity wzrost guza przez naczynia krwionośne.
W niektórych przypadkach przeszczep szpiku kostnego daje dobry efekt terapeutyczny.
Potencjalne konsekwencje i komplikacje
Główne powikłania chłoniaka Burkitta to:
- masywne krwawienie;
- ucisk moczowodów z zaburzeniem odpływu moczu, co prowadzi do rozwoju blokady nerek i upośledzenia ich funkcji;
- perforacja wydrążonych narządów;
- niedrożność jelit;
- choroba zakrzepowo-zatorowa, w tym zatorowość płucna (PE);
- dolna paraplegia związana z guzem rdzenia kręgowego i kręgosłupa.
Prognoza
Rokowanie w przypadku chłoniaka Burkitta jest zawsze poważne. W dużej mierze zależy to od terminowości rozpoczętego leczenia. Jeśli terapia rozpocznie się w I stadium choroby, możliwe jest całkowite wyleczenie. W przypadkach, gdy guz daje przerzuty do narządów wewnętrznych, szpiku kostnego i ośrodkowego układu nerwowego, rokowanie jest złe. Śmiertelny wynik występuje na tle wtórnej infekcji, która dołączyła lub rozwinęła powikłania.
W pierwszym roku po zakończeniu terapii u wielu pacjentów dochodzi do nawrotu chłoniaka Burkitta, a nawracający guz jest często oporny na leki stosowane w chemioterapii. W tym przypadku oczekiwana długość życia pacjentów nie przekracza 7-10 miesięcy.
Zapobieganie
Obecnie nie opracowano profilaktyki chłoniaka Burkitta, ponieważ etiologia i patologiczny mechanizm jego rozwoju nie są w pełni poznane.
Film z YouTube powiązany z artykułem:

Elena Minkina Doctor anestezjolog-resuscytator O autorze
Wykształcenie: ukończył Państwowy Instytut Medyczny w Taszkiencie, specjalizując się w medycynie ogólnej w 1991 roku. Wielokrotnie zaliczane kursy doszkalające.
Doświadczenie zawodowe: anestezjolog-resuscytator miejskiego kompleksu położniczego, resuscytator oddziału hemodializy.
Informacje są uogólnione i podane wyłącznie w celach informacyjnych. Przy pierwszych oznakach choroby skontaktuj się z lekarzem. Samoleczenie jest niebezpieczne dla zdrowia!






