- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Ostatnio zmodyfikowany 2025-11-02 20:14.
Mikrogruczolak przysadki mózgowej

Przysadka mózgowa znajduje się w zagłębieniu kości klinowej czaszki zwanej siodłem tureckim. Przysadka mózgowa jest głównym ośrodkowym gruczołem wydzielania wewnętrznego, który produkuje wiele hormonów regulujących pracę obwodowych gruczołów dokrewnych. Ponadto przysadka mózgowa stymuluje wzrost organizmu i tworzenie się mleka matki. W przysadce mózgowej wyróżnia się dwa płaty - przedni (przysadka gruczołowa) i tylny (przysadka nerwowa). Komórki przysadki gruczołowej wytwarzają hormon tyreotropowy (pobudza tarczycę), hormon adrenokortykotropowy (pobudza nadnercza), hormony gonadotropowe (działa na gruczoły płciowe u mężczyzn i kobiet), a także prolaktynę (pobudza laktację) i hormon wzrostu (stymuluje wzrost). Przysadka mózgowa gromadzi i wydziela do krwi wazopresynę (zmniejsza objętość moczu) i oksytocynę (zwiększa napięcie włókien mięśniowych macicy). Choroby przysadki mózgowej mogą objawiać się zmniejszeniem lub wzrostem jego aktywności hormonalnej, możliwe jest również pojawienie się nowotworów. Guzy przysadki mogą wytwarzać hormony lub być nieaktywne w tym zakresie.
Nowotwory podwzgórzowo-przysadkowe
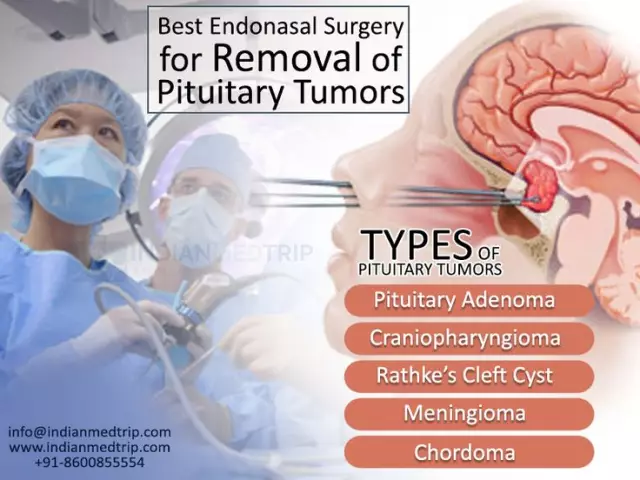
Głównymi nowotworami w okolicy siodła tureckiego są makro- i mikrogruczolaki przysadki mózgowej, czaszkogardlaki, oponiaki. Gruczolaki przysadki stanowią około 15% wszystkich nowotworów wewnątrzczaszkowych. Trudności w rozpoznaniu są możliwe ze względu na niewielki rozmiar nowotworów przysadki. Nieczynne hormonalnie formacje przysadki często ujawniają się późno, gdy pojawiają się objawy ucisku na otaczające tkanki. Gruczolaki są klasyfikowane według aktywności hormonalnej i wielkości. Pod względem aktywności wydzielniczej przeważają prolactinoma, somatotropinoma i corticotropinoma. Czasami aktywność hormonalna jest mieszana. Jedna czwarta wszystkich gruczolaków nie wytwarza hormonów. Ze względu na wielkość i właściwości inwazyjne guzy przysadki dzieli się na 2 etapy: mikrogruczolaki, makrogruczolaki. Mikrogruczolaki o średnicy poniżej 10 mm,nie zmieniają struktury siodła tureckiego i nie powodują objawów ucisku otaczających tkanek. Większe guzy nazywane są makrogruczolakami.
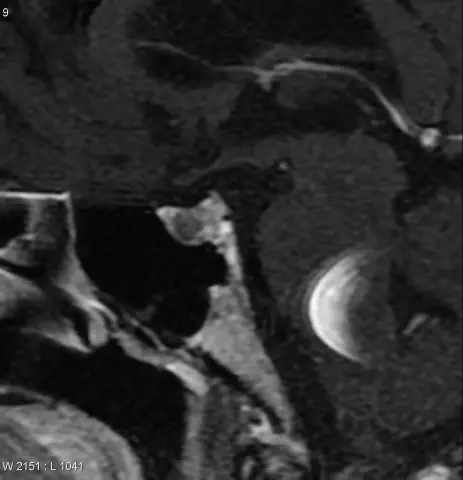
Objawy mikrogruczolaka przysadki
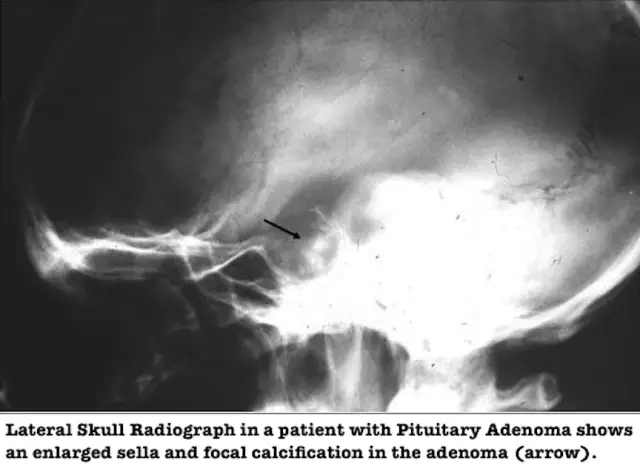
Mikrogruczolak przysadki jest często przypadkowym objawem. Wynika to z dużej liczby technik diagnostyki obrazowej, w tym tomografii komputerowej i rezonansu magnetycznego mózgu. Często takie badanie jest przepisywane przez neurologa. Czasami pacjent z jakiegoś powodu samodzielnie decyduje się na tomografię mózgu. Zdjęcie rentgenowskie czaszki nie ma charakteru informacyjnego w odniesieniu do mikrogruczolaków przysadki.
Objawy mikrogruczolaka przysadki zależą jedynie od jego aktywności hormonalnej. Mikrogruczolak nie uciska otaczających tkanek, przez co zwykle nie występują zaburzenia pola widzenia i bóle głowy. Jak wspomniano wcześniej, 25% wszystkich nowotworów przysadki nie ma aktywności hormonalnej. Mikrogruczolaki jeszcze częściej nie wydzielają. W tym przypadku nowotwór nie powoduje żadnych dolegliwości i nie jest powodem do szukania pomocy medycznej.
Mikrogruczolaki czynne hormonalnie to najczęściej prolaktynoma. Te guzy są powszechne wśród kobiet. Prolaktyna hamuje owulację, stymuluje laktację i wspomaga przyrost masy ciała. Zazwyczaj kobiety chodzą do lekarza z dolegliwościami związanymi z miesiączką i niepłodnością. Rzadziej, przy bardzo wysokim poziomie prolaktyny, możliwe jest wydzielanie z gruczołów mlecznych (spontaniczne lub pod ciśnieniem). Jeśli u mężczyzny występuje prolactinoma, możliwa jest impotencja i wydzielina z gruczołów mlecznych. Nadmiar prolaktyny we krwi objawia się wzrostem masy ciała podczas zwykłej codziennej rutyny, odżywiania.

Hormony wzrostu wytwarzają hormon wzrostu. Takie mikrogruczolaki manifestują się inaczej u dorosłych iu dzieci. U dzieci somatotropinoma objawia się przede wszystkim nadmiernym wzrostem długości ciała. U dorosłych strefy wzrostu kości są zamknięte, więc zwiększenie długości ciała jest niemożliwe. Nadmiar hormonu wzrostu powoduje akromegalię. Klinicznie choroba objawia się wzrostem dłoni i stóp, grubością palców, wzrostem łuków brwiowych i zgrubieniem rysów twarzy. Głos się obniża. Akromegalia powoduje wtórną cukrzycę, nadciśnienie tętnicze i zwiększa ryzyko onkopatologii.
Corticotropinoma produkuje hormon adrenokortykotropowy. Hormon ten stymuluje produkcję kortyzolu w nadnerczach. U pacjentów rozwija się choroba Itsenko-Cushinga. Przede wszystkim zmienia się wygląd pacjenta. Kończyny stają się cieńsze na skutek zaniku mięśni i redystrybucji tkanki tłuszczowej, nadmiar tłuszczu podskórnego odkłada się głównie w jamie brzusznej. Na skórze przedniej ściany brzucha pojawiają się jasne rozstępy o grubości powyżej 1 cm (rozstępy). Twarz nabiera kształtu księżyca, na policzkach zawsze pojawia się rumieniec. U pacjentów rozwija się wtórna cukrzyca i nadciśnienie tętnicze. Zmiany w reakcjach psychicznych i zachowaniu są powszechne.
Przyczyny mikrogruczolaka przysadki
Przyczyną mikrogruczolaka przysadki może być kilka czynników. Powstawanie guzów w tym obszarze jest uwarunkowane predyspozycjami genetycznymi, płcią żeńską i przeciążeniami czynnościowymi przysadki mózgowej. Takie przeciążenia obejmują ciążę, poród, aborcję, karmienie piersią, antykoncepcję hormonalną. Oprócz tych czynników przyczyną mikrogruczolaka przysadki może być proces infekcyjny w ośrodkowym układzie nerwowym, urazowe uszkodzenie mózgu.
Leczenie mikrogruczolaka przysadki
Leczenie mikrogruczolaka przysadki zależy od jego aktywności hormonalnej. Jeśli edukacja nie uwalnia hormonów, to obserwacja powinna być jedyną taktyką w stosunku do niej.
Prolactinoma są skutecznie leczone zachowawczo. Endokrynolog przepisuje kabergolinę lub bromokreptynę przez długi czas pod nadzorem comiesięcznych badań hormonalnych i regularnych badań rezonansu magnetycznego. Prolaktynoma często zmniejsza się i traci aktywność hormonalną w ciągu 2 lat. W przypadku braku efektu leczenia zachowawczego pacjent kierowany jest na operację. Rzadko stosuje się radioterapię.
Leczenie chirurgiczne jest niezbędne w przypadku kortykotropiny i hormonu wzrostu. Czasami wykonuje się radioterapię tych nowotworów. Istnieją leki hamujące aktywność tych mikrogruczolaków przysadki. Somatotropinoma zmniejsza się i traci aktywność, gdy stosuje się sztuczne analogi somatostatyny (lanreotyd i oktreotyd). Kortykotropinomy reagują na przebieg leczenia chloditanem (inhibitorem biosyntezy hormonów w korze nadnerczy) w połączeniu z powołaniem rezerpiny, parlodelu, difeniny, peritolu. Częściej leki są stosowane w celu przygotowania do radykalnego leczenia oraz w okresie pooperacyjnym. W przypadku braku możliwości leczenia operacyjnego i radioterapii stosuje się tylko leczenie zachowawcze.
Film z YouTube powiązany z artykułem:
Informacje są uogólnione i podane wyłącznie w celach informacyjnych. Przy pierwszych oznakach choroby skontaktuj się z lekarzem. Samoleczenie jest niebezpieczne dla zdrowia!