- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2024-01-15 20:03.
- Ostatnio zmodyfikowany 2025-11-02 20:14.
Brodawki na szyjce macicy
Treść artykułu:
-
Przyczyny pojawienia się patologii
- O patogenie
- Jak dochodzi do infekcji
- Co zwiększa prawdopodobieństwo choroby
- Jak objawia się choroba
- Metody diagnostyczne
- Jakie jest niebezpieczeństwo
-
Jak leczyć patologię
- Postanowienia ogólne
- Farmakoterapia
- Leczenie operacyjne
-
Metody zapobiegania
- Konkretny
- Niespecyficzne
- Wideo
Brodawki na szyjce macicy pojawiają się w wyniku zakażenia wirusem brodawczaka ludzkiego. Jest to szeroko rozpowszechniona patologia, która dotyka głównie kobiety w wieku 30-45 lat. Patologię należy leczyć, a nie tylko usuwać nowotwory, ale także zwalczać infekcję wirusową. W tym celu stosuje się zintegrowane podejście do terapii - połączenie metod medycznych i chirurgicznych.

Brodawczaki szyjki macicy niosą ze sobą ryzyko zwyrodnienia w kierunku nowotworu złośliwego
Przyczyny pojawienia się patologii
W większości przypadków pojawienie się brodawczaków wiąże się z infekcją wirusem brodawczaka (wirus brodawczaka ludzkiego, HPV, wirus brodawczaka). Wirus może zainfekować każdy obszar skóry i błon śluzowych, jednak pojawienie się brodawczaków na narządach płciowych (szyjce macicy, pochwie, sromie) jest najbardziej niebezpieczne ze względu na wysokie ryzyko rozwoju chorób nowotworowych.
O patogenie
Czynnikiem sprawczym choroby jest mikroorganizm z rodziny wirusów brodawczaka. W sumie istnieje ponad 600 rodzajów wirusów, wszystkie są zdolne do infekowania ludzkiego ciała i wywoływania różnych patologii. Około 40 typów wirusa HPV może wpływać na narządy płciowe (w tym szyjkę macicy), wśród nich najczęstsze i najbardziej niebezpieczne to HPV-16 i HPV-18. To właśnie te wirusy mają właściwości onkogenne, to znaczy są zdolne do wywoływania złośliwej degeneracji tkanek.
Jak dochodzi do infekcji
Główną drogą zakażenia HPV jest droga płciowa. Czasami nawet po przedostaniu się wirusów brodawczaka do dróg rodnych infekcja nie występuje, ponieważ układ odpornościowy szybko inaktywuje obce cząsteczki. W innych przypadkach wirusy po dostaniu się do organizmu infekują warstwę podstawną nabłonka, powodując proliferację komórek nabłonka. Brodawki na błonie śluzowej nie pojawiają się od razu, okres inkubacji wynosi 1-2 miesiące lub dłużej.
Co zwiększa prawdopodobieństwo choroby
Nie we wszystkich przypadkach wirusa brodawczaka przedostającego się do organizmu rozwija się kliniczny obraz brodawczakowatości, a zwłaszcza raka. Częstość występowania infekcji wirusem brodawczaka jest niezwykle wysoka - jeden lub drugi typ wirusa jest wykrywany u co 3 kobiet. Ale większość z nich nie rozwija choroby, takie kobiety są nosicielami infekcji.
To, czy choroba się ujawni, zależy głównie od stanu odporności - czy układ odpornościowy ma wystarczającą siłę, aby zwalczyć patogen. Wszystkie stany osłabiające odporność mogą zwiększyć prawdopodobieństwo zakażenia HPV:
- choroby onkologiczne o dowolnej lokalizacji;
- hipotermia;
- częste choroby zakaźne;
- przyjmowanie niektórych leków (ogólnoustrojowe i miejscowe glukokortykoidy, cytostatyki);
- choroba nerek, której towarzyszy zwiększone wydzielanie białka (kłębuszkowe zapalenie nerek, niewydolność nerek);
- choroby endokrynologiczne (cukrzyca, niedoczynność tarczycy);
- stres emocjonalny, niepokój, chroniczny brak snu.
Stwierdzono również, że prawdopodobieństwo zakażenia HPV zwiększa występowanie chorób przenoszonych drogą płciową (choroby przenoszone drogą płciową - chlamydie, opryszczka narządów płciowych, kiła, rzęsistkowica) oraz palenie. Brodawki często pojawiają się w czasie ciąży i znikają po porodzie.
Jak objawia się choroba
W większości przypadków nie ma objawów klinicznych. Kobieta może nawet nie zdawać sobie sprawy z obecności nowotworów szyjki macicy, a patologię wykryto podczas badania ginekologicznego. Rzadziej występują niespecyficzne objawy: krwawienie z dróg rodnych, ból brzucha, letarg, osłabienie.
Metody diagnostyczne
Ponieważ w większości przypadków nie ma objawów klinicznych, wymagane jest dodatkowe badanie w celu wykrycia brodawczaków na szyjce macicy. Zasadniczo do diagnostyki stosuje się badanie szyjki macicy w lusterkach, kolposkopię, reakcję łańcuchową polimerazy (PCR). Jeśli podejrzewa się nowotwór złośliwy, wskazane jest badanie histologiczne (biopsja).
| Metoda diagnostyczna | Kiedy wskazane są badania | Wyjaśnienie |
| Badanie szyjki macicy w lusterkach | We wszystkich przypadkach |
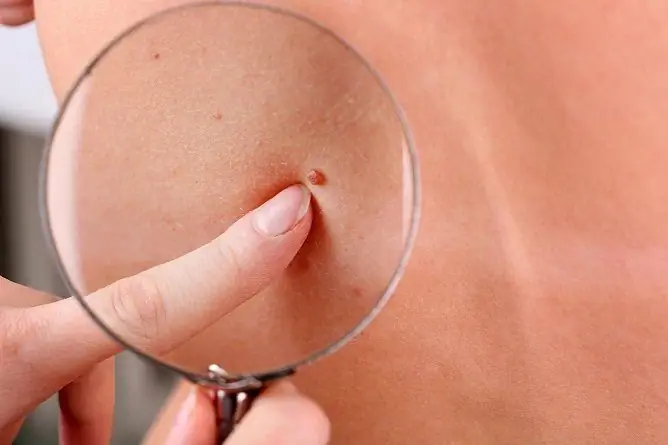
Jest to podstawowa metoda diagnostyczna pozwalająca na badanie błony śluzowej pochwy i szyjki macicy. Jak wyglądają brodawki podczas oglądania (patrz zdjęcie): · Wyglądają jak formacje brodawkowate; · Powierzchnia jest płaska, gładka; · Kolor od jasnoróżowego do jasnobrązowego; · Wielkość najczęściej wynosi od 0,2 do 2 mm, rzadziej więcej; · Pojedyncze lub wielokrotne (brodawczakowatość). |
| Kolposkopia | We wszystkich przypadkach |
Kolposkopia pozwala zbadać pochwową część szyjki macicy, w tym celu stosuje się specjalne urządzenie - kolposkop (składa się z 2 części - optycznej i oświetleniowej). Badanie wykryje nie tylko brodawczaki, ale także stany zapalne błony śluzowej, erozję i inne nowotwory. Często w celu postawienia diagnozy przeprowadza się nie tylko badanie błony śluzowej, ale także rozszerzoną kolposkopię (przy użyciu różnych leków). Na przykład podanie kwasu octowego lub roztworu Lugola na błonę śluzową pozwala zidentyfikować ognisko patologiczne. |
| PCR | We wszystkich przypadkach |
PCR to metoda diagnostyczna stosowana do identyfikacji patogenu. Za pomocą PCR można określić rodzaj wirusa HPV i jego onkogenność. Warto zauważyć, że pozytywne wyniki mogą być nawet przy braku brodawczaków, ponieważ infekcja wirusem brodawczaka może być utajona. |
| Test PAP (wymaz cytologiczny) | W grupie wysokiego ryzyka lub podejrzeniu raka |
Badanie PAP należy wykonać u wszystkich kobiet ze zwiększonym ryzykiem raka: · Wiek powyżej 30 lat; · Patologiczne zmiany podczas kolposkopii; · Wykrywanie wirusów brodawczaka o wysokim ryzyku onkogennym. Test PAP wykrywa komórki przedrakowe lub rakowe. |
Jakie jest niebezpieczeństwo
Trwałość HPV w szyjce macicy niekoniecznie prowadzi do raka, ponieważ brodawczaki są łagodnymi naroślami. Jakie jest zatem niebezpieczeństwo? Faktem jest, że obecność brodawczaków i infekcji HPV dziesięciokrotnie zwiększa prawdopodobieństwo zachorowania na raka szyjki macicy.
Zagrożenie w dużej mierze zależy od rodzaju wirusa:
- Najbardziej niebezpieczne są wirusy HPV typu 16 i 18, które powodują raka szyjki macicy w 75% przypadków;
- Typy HPV 31, 33, 35, 39, 45, 51, 52, 54, 56, 66, 68 mają wysokie i średnie ryzyko onkogenne i mogą również powodować raka narządów płciowych;
- Najmniej niebezpieczne są HPV 6, 11, 42, 44, które mają słabe właściwości onkogenne.
Jak leczyć patologię
Nie ma konkretnego leczenia, które pozwoliłoby pozbyć się brodawczaków. Dlatego stosuje się podejście łączone - przeprowadza się miejscowe usuwanie formacji, a także systemowe leczenie infekcji wirusowej i wzmacnianie odporności. W tym celu stosuje się leki i metody chirurgiczne. Środki ludowe do leczenia brodawczaków szyjki macicy nie są stosowane, ponieważ mają niską skuteczność i są wysoce prawdopodobne, że prowadzą do rozwoju poważnych skutków ubocznych (oparzenia i uszkodzenia błony śluzowej, krwawienia, przyczepność flory bakteryjnej).
Postanowienia ogólne
Na okres leczenia konieczne jest wyeliminowanie wpływu czynników prowokujących, a także przestrzeganie zaleceń mających na celu wzmocnienie układu odpornościowego:
- dobrze się odżywiać (zwiększyć spożycie witamin i białek);
- unikać hipotermii;
- poruszaj się więcej w ciągu dnia;
- terminowo leczyć współistniejące choroby (zwłaszcza zakaźne i ginekologiczne);
- spać przez co najmniej 7-8 godzin;
- unikaj emocjonalnego przeciążenia, stresu.
Ponadto należy stosować mechaniczne metody antykoncepcji, aby uniknąć ponownego zakażenia.
Farmakoterapia
Leczenie farmakologiczne ma dwa kierunki - zwalczanie wirusa i usuwanie jego nagromadzenia. Do zwalczania infekcji wirusowej stosuje się leki przeciwwirusowe i immunomodulatory:
- Alfaferon;
- Neovir;
- Cycloferon;
- Acyklowir;
- Izoprinozyna.
Niestety, nie ma środków przeciwwirusowych, które działałyby przeciwko HPV, dlatego stosuje się leki przeciwbakteryjne lub aktywujące odpowiedź immunologiczną. Terapia przeciwwirusowa nie jest wskazana dla wszystkich, leki z tej grupy są stosowane w leczeniu brodawczaków mnogich, potwierdzonych zakażeniem HPV.
Inną opcją leczenia farmakologicznego jest stosowanie leków cytotoksycznych i chemikaliów do niszczenia brodawczaków. Wśród cytostatyków można stosować 5-fluorouracyl, podofilinę, podofilotoksynę. Chemiczne niszczenie formacji można przeprowadzić za pomocą leków takich jak kwas trichlorooctowy, kwas azotowy, Solkoderm. W leczeniu brodawczaków szyjki macicy rzadko stosuje się niszczenie chemiczne, metody te są stosowane w przypadku zmian łączonych, w celu usunięcia formacji w okolicy odbytowo-płciowej, na skórze w dowolnej innej lokalizacji.
Leczenie operacyjne
W większości przypadków do usuwania brodawczaków stosuje się metody chirurgiczne. Jest to bardziej radykalne leczenie (w porównaniu z niszczeniem chemicznym), rzadziej pojawiają się nawroty. Brodawki można usunąć za pomocą elektrokoagulacji, niszczenia laserem, krioterapii, terapii falami radiowymi lub wycięcia chirurgicznego. Sposób leczenia dobierany jest indywidualnie.
| Metoda zniszczenia | Funkcje leczenia | Zalety i wady |
| Elektrokoagulacja | Metoda leczenia polegająca na ekspozycji na prąd elektryczny. W przypadku elektrokoagulacji brodawki są kauteryzowane. Usunięcie zmian przeprowadza się w znieczuleniu miejscowym. | Elektrokoagulacja prowadzi do szybkiego efektu, wystarczy 1-2 sesje, aby usunąć brodawczaki. Metoda jest wysoce skuteczna - pożądany efekt osiąga 85-95% pacjentów. Wady obejmują wysokie prawdopodobieństwo powstawania długotrwałych, nie gojących się ubytków na błonie śluzowej. |
| Zniszczenie laserowe | Destrukcja laserowa wykonywana jest również w znieczuleniu miejscowym. Usuwanie brodawczaków polega na ekspozycji na światło lasera. | Skuteczność niszczenia laserem wynosi 60-90%. Wysoki wskaźnik nawrotów jest spowodowany obecnością latentnych wirusów w otaczających tkankach, dlatego dodatkowo należy przeprowadzić terapię przeciwwirusową. |
| Krioterapia | Krioterapia to metoda usuwania brodawczaków ciekłym azotem. | Skuteczność metody wynosi 60-100%, jednak często dochodzi do nawrotów choroby - brodawczaki powracają u 10-45% kobiet. Wadą krioterapii jest miejscowe zapalenie błony śluzowej. Ponadto, aby osiągnąć pożądany efekt, może być konieczne wykonanie wielu zabiegów. |
| Terapia falami radiowymi | Istotą metody terapii falami radiowymi jest działanie fal o wysokiej częstotliwości i ich wnikanie do tkanek. Uwolniona energia powoduje ogrzewanie tkanki i parowanie komórek. | Po terapii falami radiowymi gojenie się tkanek następuje szybciej, do wyzdrowienia wystarczają średnio 3-4 dni. W większości przypadków wystarczy 1 procedura. |
Metody zapobiegania
Brodawki na szyjce macicy to niebezpieczna patologia, której można zapobiec. Przydziel niespecyficzne i specyficzne metody zapobiegania.
Konkretny
Specyficzną profilaktyką jest szczepienie. Jak dotąd szczepienie jest najskuteczniejszą i najbezpieczniejszą metodą zapobiegania zakażeniu wirusem brodawczaka ludzkiego. Zapobiega to brodawczakom i chroni przed rakiem szyjki macicy.
Zarejestrowano 2 szczepionki:
- Cervarix - chroni przed wirusem HPV typu 16 i 18;
- Gardasil - chroni przed wirusem HPV typu 6, 11, 16 i 18.
Dziewczynki w wieku od 10 do 25 lat poddawane są szczepieniom, przebieg szczepień polega na wprowadzeniu 3 dawek.

Szczepionka Gardasil skutecznie chroni przed zakażeniem onkogennymi szczepami HPV
Niespecyficzne
Nieswoista profilaktyka nie zapewni 100% ochrony przed HPV, ale znacznie zmniejszy ryzyko infekcji. Nieswoiste metody zapobiegania mają kilka głównych kierunków - zapobieganie infekcjom seksualnym, wzmacnianie odporności, wczesne wykrywanie patologii. Poniższe zalecenia pomogą wzmocnić układ odpornościowy:
- prawidłowe odżywianie przy wystarczającym spożyciu witamin i białek;
- aktywność fizyczna;
- unikanie hipotermii;
- terminowe leczenie współistniejących chorób;
- stosowanie leków wyłącznie po konsultacji z lekarzem (zwłaszcza antybiotyki i środki hormonalne).
Aby zapobiec zakażeniu seksualnemu wirusem HPV, wskazana jest antykoncepcja mechaniczna (stosowanie prezerwatyw). Wczesne wykrycie patologii znacznie zwiększa prawdopodobieństwo pomyślnego wyniku, dlatego zaleca się regularne poddawanie się badaniom ginekologicznym.
Wideo
Oferujemy do obejrzenia filmu na temat artykułu.

Anna Kozlova Dziennikarz medyczny O autorze
Edukacja: Państwowy Uniwersytet Medyczny w Rostowie, specjalność „medycyna ogólna”.
Znalazłeś błąd w tekście? Wybierz go i naciśnij Ctrl + Enter.