- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Ostatnio zmodyfikowany 2025-11-02 20:14.
Hiperkapnia
Treść artykułu:
- Przyczyny
- Rodzaje
- Oznaki
- Cechy przebiegu hiperkapnii u dzieci
- Cechy przebiegu hiperkapnii u kobiet w ciąży
- Diagnostyka
- Leczenie
- Zapobieganie
- Konsekwencje i komplikacje
Hiperkapnia to podwyższona zawartość dwutlenku węgla we krwi; zatrucie spowodowane dwutlenkiem węgla.
W przypadku hiperkapnii we krwi wzrasta ciśnienie parcjalne dwutlenku węgla, co prowadzi do zmiany stanu kwasowo-zasadowego (OZW) krwi na stronę kwaśną, czyli do rozwoju kwasicy oddechowej. W efekcie organizm wyzwala reakcje adaptacyjne ukierunkowane na korektę równowagi kwasowo-zasadowej.
Zatrucie dwutlenkiem węgla - hiperkapnia
Na tle hiperkapnii i kwasicy oddechowej oddychanie staje się głębsze i częstsze, co powoduje wzrost minimalnej objętości oddechowej i przyczynia się do obniżenia ciśnienia parcjalnego dwutlenku węgla we krwi i powrotu równowagi kwasowo-zasadowej do normy.
Przyczyny
Przyczyny hiperkapnii są wielorakie; są podzielone na kilka dużych grup:
- Naruszenie mechaniki ruchów oddechowych w niektórych stanach patologicznych [z botulizmem, stwardnieniem rozsianym, poliomyelitis, dystrofią mięśniową, miastenią gravis, stosowaniem środków zwiotczających mięśnie, zespołem Pickwicka, chorobliwą otyłością, złamaniami mostka i (lub) żeber, skoliozą, ciężką pneumosklerozą].
- Depresja ośrodka oddechowego w pniu mózgu (przy zastosowaniu narkotycznych leków przeciwbólowych i znieczulających, zatrzymanie krążenia, uszkodzenie ośrodkowego układu nerwowego, długotrwałe wdychanie tlenu).
- Zaburzenia wymiany gazowej w tkance płucnej (z chorobą Hammen-Rich, odma opłucnowa, zespołem Mendelssohna, zespołem niewydolności oddechowej, obrzękiem płuc, przewlekłą obturacyjną chorobą płuc, ostrym zapaleniem płuc).
Hiperkapnia może rozwinąć się, gdy zostanie zmuszony do przebywania w zamkniętym pomieszczeniu bez wentylacji.
Rodzaje
Z natury przebiegu hiperkapnii zdarza się:
- ostry;
- chroniczny.
W zależności od powodu:
- endogenny - spowodowany przyczynami wewnętrznymi (choroba pierwotna);
- egzogenny - spowodowany czynnikami zewnętrznymi (na przykład przebywanie w dusznym pomieszczeniu).
Oznaki
Klinicznie hiperkapnia może objawiać się powolnym początkiem objawów przez długi czas, a czasami tworzy się z prędkością błyskawicy.
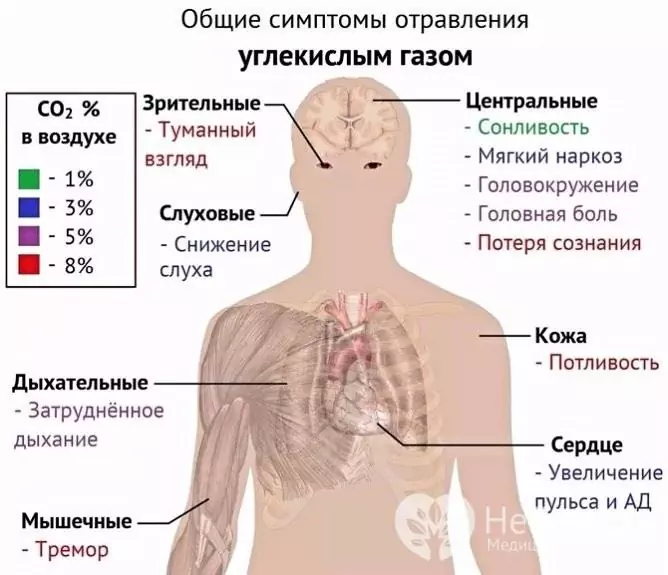
Oznaki hiperkapnii:
- szybki oddech (tachypnea);
- uczucie zadyszki;
- podniecenie, po którym następuje dalsze tłumienie świadomości;
- marmurkowatość skóry, która następnie przekształca się w wyraźną sinicę;
- udział w akcie oddychania mięśni pomocniczych;
- podwyższone ciśnienie krwi i tachykardia, które w miarę pogarszania się stanu zostają zastąpione niedociśnieniem i bradykardią;
- nadmierne pocenie się (nadmierna potliwość);
- zaburzenia rytmu serca;
- ból głowy, zawroty głowy;
- zmniejszona wydajność;
- drgawki konwulsyjne.
Objawy hiperkapnii
Cechy przebiegu hiperkapnii u dzieci
U dzieci hiperkapnia rozwija się znacznie szybciej i jest cięższa niż u dorosłych. Wynika to z anatomicznych i fizjologicznych cech ciała dziecka, takich jak:
- zwężenie dróg oddechowych - nagromadzenie śluzu i obrzęk błony śluzowej na tle nawet niewielkiego zapalenia może prowadzić do naruszenia ich swobodnego przejścia;
- niedorozwój i osłabienie mięśni oddechowych;
- odejście żeber od mostka przebiega prawie pod kątem prostym, co ogranicza wychylenie (ruchliwość) klatki piersiowej podczas oddychania.
Cechy przebiegu hiperkapnii u kobiet w ciąży
U kobiet w ciąży, zwłaszcza w trzecim trymestrze, wszelkie zaburzenia oddychania mogą powodować szybko rozwijającą się hiperkapnię, co wiąże się z następującymi cechami:
- zużycie tlenu podczas ciąży wzrasta o 20-23%;
- rodzaj zmian oddechowych na piersiowy, mięśnie brzucha przestają odgrywać rolę pomocniczych mięśni oddechowych;
- występuje wysoka pozycja przepony spowodowana rosnącą macicą, co zapobiega pogłębieniu wdechu, gdy jest to konieczne.

Hiperkapnia może szybko rozwinąć się w późnej ciąży
Diagnostyka
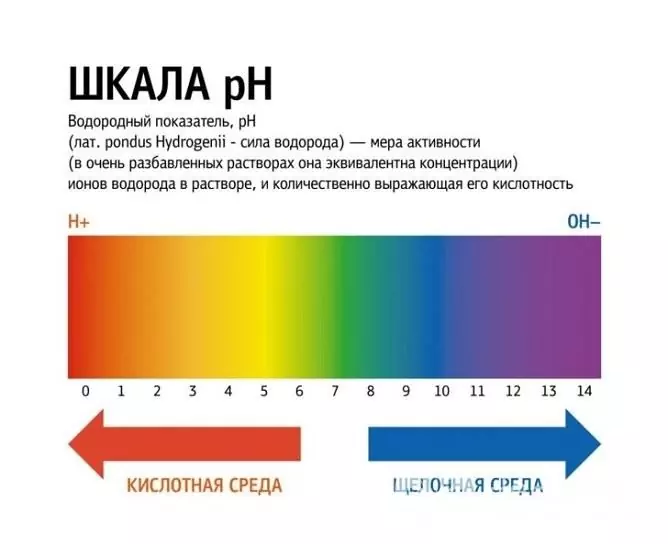
Podstawowa diagnoza hiperkapnii opiera się na analizie obrazu klinicznego. Aby potwierdzić diagnozę, a także wyjaśnić nasilenie niewydolności oddechowej, przeprowadza się badanie stanu kwasowo-zasadowego krwi. Diagnostyczne objawy hiperkapnii:
- wzrost ciśnienia parcjalnego dwutlenku węgla - powyżej 45 mm Hg. Sztuka. (norma 35-45 mm Hg);
- spadek pH krwi - mniej niż 7,35 (normalny - 7,35-7,45);
- wzrost zawartości wodorowęglanów we krwi, który ma charakter kompensacyjny.
Analizę zawartości dwutlenku węgla w wydychanym powietrzu przeprowadza się również za pomocą kapnografu.
Aby zdiagnozować hiperkapnię, przeprowadza się badanie stanu kwasowo-zasadowego.
Leczenie
Terapia hiperkapnii ma na celu wyeliminowanie przyczyny, która ją spowodowała.
Jeżeli po przebywaniu w dusznym pomieszczeniu pojawią się objawy hiperkapnii, wystarczy wyjść na zewnątrz lub przewietrzyć pomieszczenie: to szybko prowadzi do poprawy stanu pacjenta.
Leczenie hiperkapnii na tle chorób zapalnych układu oddechowego wymaga wyznaczenia leków przeciwbakteryjnych, leków rozszerzających oskrzela, leków przeciwzapalnych.
W przypadku hiperkapnii spowodowanej przedawkowaniem narkotycznych leków przeciwbólowych wskazane jest podanie specyficznego antidotum - nalorfiny.

Czasami, aby pozbyć się objawów hiperkapnii, wystarczy przewietrzyć pomieszczenie
W ostrej hiperkapnii pacjent może oddychać nawilżonym tlenem przez cewnik nosowy lub maskę twarzową. W przypadku ciężkiego stanu ogólnego pacjenta rozstrzyga się kwestię intubacji i przejścia na sztuczną wentylację.
Zapobieganie
Aby zapobiec hiperkapnii, konieczne jest:
- regularnie wietrzyć pomieszczenie;
- spędzanie czasu na świeżym powietrzu;
- terminowo leczyć choroby, które mogą prowadzić do rozwoju zaburzeń oddychania;
- rzucić palenie i zażywać narkotyki.
Konsekwencje i komplikacje
Hiperkapnia jest najbardziej niebezpieczna dla noworodków i dzieci w pierwszych miesiącach życia. Może powodować rozwój ciężkich zaburzeń neurologicznych, w tym:
- padaczka;
- porażenie mózgowe;
- opóźniony rozwój psychomotoryczny.
Długotrwałe niedotlenienie u dorosłych może prowadzić do przełomu nadciśnieniowego, udaru krwotocznego, zawału mięśnia sercowego.

Elena Minkina Doctor anestezjolog-resuscytator O autorze
Wykształcenie: ukończył Państwowy Instytut Medyczny w Taszkiencie, specjalizując się w medycynie ogólnej w 1991 roku. Wielokrotnie zaliczane kursy doszkalające.
Doświadczenie zawodowe: anestezjolog-resuscytator miejskiego kompleksu położniczego, resuscytator oddziału hemodializy.
Informacje są uogólnione i podane wyłącznie w celach informacyjnych. Przy pierwszych oznakach choroby skontaktuj się z lekarzem. Samoleczenie jest niebezpieczne dla zdrowia!