- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Ostatnio zmodyfikowany 2025-11-02 20:14.
Białaczka u dzieci
Treść artykułu:
- Przyczyny białaczki u dzieci i czynniki ryzyka
- Formy choroby
- Etapy choroby
- Objawy białaczki u dzieci
- Diagnostyka
- Leczenie białaczki u dzieci
- Potencjalne konsekwencje i komplikacje
- Prognoza
- Zapobieganie
Białaczka u dzieci jest ogólnoustrojową chorobą krwi charakteryzującą się zastąpieniem prawidłowej hematopoezy szpiku kostnego proliferacją mniej aktywnych funkcjonalnie i zróżnicowanych komórek - wczesnych prekursorów komórek leukocytów.
W ogólnej strukturze zachorowalności na raka u dzieci i młodzieży białaczka stanowi od 30 do 50%. Choroba występuje z częstością 4-5 przypadków na 100 000 dzieci. Najczęściej białaczka dotyka dzieci w wieku 2-5 lat.

W ostatnich latach obserwuje się stały trend w kierunku wzrostu zachorowalności na białaczkę u dzieci.
Przyczyny białaczki u dzieci i czynniki ryzyka
Dokładny mechanizm rozwoju białaczki u dzieci pozostaje do końca niejasny. Udowodniono, że w zwiększaniu ryzyka rozwoju choroby wpływają następujące czynniki:
- zaburzenia immunologiczne i hormonalne w organizmie dziecka;
- dziedziczna predyspozycja;
- zakażenie onkogennymi szczepami wirusów, na przykład wirusem Epstein-Barr;
- promieniowanie jonizujące;
- zatrucie chemikaliami, solami metali ciężkich;
- kontakt z toksynami przemysłowymi.
U dzieci, które przeszły radioterapię lub chemioterapię z powodu jakiegokolwiek innego raka, w przyszłości może rozwinąć się wtórna białaczka.
Większość ekspertów rozważa przyczyny białaczki u dzieci z punktu widzenia koncepcji klonalnej i teorii mutacji. Pod wpływem czynników ryzyka u dziecka może dojść do mutacji w DNA komórki hematopoetycznej. W efekcie dochodzi do zakłócenia jego kodu genetycznego, co staje się przyczyną niekontrolowanego wzrostu i zaburzonego różnicowania. W rzeczywistości komórki białaczkowe są klonami zmutowanych komórek hematopoetycznych, które są nie tylko niezdolne do różnicowania i dalszego dojrzewania, ale także tłumią zarodki normalnej hematopoezy.
Komórki blastyczne (białaczkowe) dostają się do krążenia ogólnoustrojowego i są rozprowadzane po całym organizmie, prowadząc do białaczkowej infiltracji narządów wewnętrznych i tkanek. Mogą również pokonać barierę krew-mózg, przyczyniając się do rozwoju neuroleukemii, stanu patologicznego związanego z infiltracją białaczkową substancji i opon mózgowych.
Zwiększone ryzyko zachorowania na białaczkę obserwuje się u dzieci z następującymi chorobami:
- Choroba Downa;
- Niedokrwistość Fanconiego;
- Zespół Blooma;
- Zespół Wiskotta-Aldricha;
- Zespół Klinefeltera;
- Zespół Lee-Fraumeni;
- pierwotne niedobory odporności (ataksja-teleangiektazja Louisa-Barra, agammaglobulinemia sprzężona z chromosomem X);
- czerwienica.
Formy choroby
W zależności od czasu trwania choroby białaczka u dzieci dzieli się na ostre (poniżej dwóch lat) i przewlekłe (powyżej dwóch lat). Zdecydowana większość dzieci ma ostrą białaczkę. Przewlekłą postać choroby rozpoznaje się w nie więcej niż 3% wszystkich przypadków. Wrodzona białaczka u dzieci jest uważana za szczególną postać.

sosudinfo.com
Ostre białaczki, w zależności od cech morfologicznych komórek nowotworowych, dzielą się na dwa typy.
- Limfoblastyczny. Jej rozwój spowodowany jest niekontrolowanym podziałem limfoblastów - niedojrzałych limfocytów. Z kolei dzieli się na trzy typy: z małymi limfoblastami (L1), z dużymi limfoblastami polimorficznymi (L2) oraz z polimorficznymi dużymi limfoblastami z wakuolizacją cytoplazmy (L3). Według markerów antygenowych, ostre białaczki limfoblastyczne u dzieci dzieli się na komórki B (1-3%), komórki T (15-25%) i komórki O (70-80%). W praktyce pediatrycznej najczęściej obserwuje się białaczkę limfoblastyczną L;
- Nie limfoblastyczny. Ta postać białaczki u dzieci, w zależności od częstości występowania określonego typu komórek blastycznych, dzieli się na słabo zróżnicowane komórki mieloblastyczne (M1), wysoce zróżnicowane mieloblastyczne (M2), promielocytowe (M3), mielomonoblastyczne (M4), monoblastyczne (M5), erytromieloidalne (M7)), eozynofilowe (M8), niezróżnicowane (M0).
Etapy choroby
U dzieci występują trzy stadia białaczki.
- Ostry. Rozpoczyna się od momentu pojawienia się pierwszych klinicznych objawów białaczki u dzieci i trwa do poprawy parametrów klinicznych i hematologicznych w trakcie terapii.
- Niekompletna lub całkowita remisja. Po osiągnięciu całkowitej remisji mniej niż 5% komórek blastycznych jest wykrywanych w punkciku czerwonego szpiku kostnego. Niecałkowita remisja charakteryzuje się normalizacją parametrów klinicznych i hemogramem, zawartością komórek blastycznych w szpiku kostnym od 5 do 20%.
- Recydywa. Na tle korzystnego obrazu krwi dochodzi do białaczkowej infiltracji tkanki płuc, jąder, układu nerwowego i innych narządów.
Objawy białaczki u dzieci
Obraz kliniczny białaczki u dzieci zwykle rozwija się stopniowo, z przewagą niespecyficznych objawów:
- zwiększone zmęczenie;
- zaburzenia snu;
- ból kości i stawów;
- zmniejszony apetyt;
- podwyższona temperatura ciała.

W rzadkich przypadkach białaczka u dzieci objawia się ostro w postaci ciężkiego zespołu krwotocznego lub zatrucia.
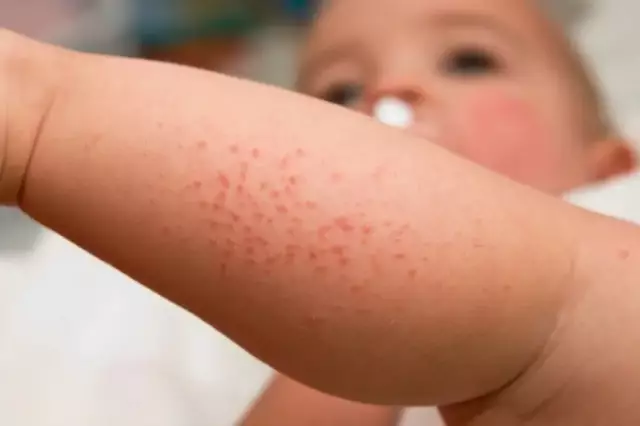
Z biegiem czasu dzieci rozwijają wyraźną bladość błon śluzowych i skóry. W przyszłości skóra nabierze ziemistego lub lodowatego odcienia. Naciek białaczkowy błon śluzowych przyczynia się do częstego zapalenia migdałków, zapalenia jamy ustnej, zapalenia dziąseł. Naciekanie śledziony i blastów wątrobowych objawia się klinicznie rozwojem hepatosplenomegalii, ślinianek - sialadenopatii i węzłów chłonnych - limfadenopatii.
Zahamowanie normalnej hematopoezy w szpiku kostnym prowadzi do pojawienia się wielu zespołów:
- anemiczny (niedokrwistość mieloftisowa) - jej rozwój wiąże się z upośledzeniem dojrzewania erytrocytów, a także z często występującym krwawieniem;
- krwotoczne - ze względu na obniżoną zawartość płytek krwi we krwi objawiające się krwotokami skórnymi (wybroczyny, wybroczyny), krwawieniami z nosa, macicy, płuc, przewodu pokarmowego;
- zakaźny - z powodu naruszenia tworzenia dojrzałych leukocytów organizm jest bezbronny przed infekcjami. Częste choroby zakaźne i zapalne mają ciężki przebieg, często przekształcają się w posocznicę i powodują śmierć pacjenta;
- zatrucie - objawiające się spadkiem masy ciała, nadmierną potliwością, gorączką, ciężkim ogólnym osłabieniem, nudnościami i wymiotami, anoreksją, niedożywieniem.
Białaczce u dzieci zwykle towarzyszy rozwój zaburzeń sercowo-naczyniowych, których objawami są:
- zmniejszona pojemność minutowa serca (według echokardiografii);
- rozproszone zmiany w mięśniu sercowym (według danych EKG);
- rozszerzenie granic serca (zgodnie z badaniem rentgenowskim narządów klatki piersiowej);
- arytmie;
- częstoskurcz.
Diagnostyka
W przypadku podejrzenia białaczki dzieci kierowane są do pediatry onkohematologa. Aby potwierdzić diagnozę, przeprowadza się badanie laboratoryjne obrazu krwi obwodowej i punktowego szpiku kostnego.
W ostrej białaczce u dzieci ogólne badanie krwi ujawnia następujące zmiany:
- niedokrwistość;
- retikulocytopenia;
- trombocytopenia;
- leukocytoza (znacznie rzadziej leukopenia);
- zwiększona ESR;
- bazofilopenia;
- eozynofilopenia;
- blastemia.
Jednym z głównych laboratoryjnych objawów białaczki u dzieci (postać ostra) jest brak form pośrednich leukocytów (młodych, pchniętych) między komórkami blastycznymi i dojrzałymi.
Jeśli podejrzewa się białaczkę, dzieci muszą zostać poddane nakłuciu mostka, a następnie badaniu laboratoryjnemu powstałego punkcika (mielogramu). Rozpoznanie uznaje się za potwierdzone, gdy zawartość komórek blastycznych przekracza 30%.
Do czasu postawienia ostatecznej diagnozy dzieciom nie należy podawać glukokortykoidów, które niszczą komórki blastyczne, co może komplikować proces diagnostyczny.
Jeżeli dane laboratoryjne nie pozwalają na jednoznaczną i jednoznaczną diagnozę, wskazane jest nakłucie kości biodrowej (trepanobiopsja).
W celu określenia różnych postaci białaczki u dzieci wykonuje się różnego rodzaju badania cytogenetyczne, immunologiczne i cytochemiczne.
Biochemiczne badanie krwi w kierunku białaczki u dzieci ma drugorzędne znaczenie. Ujawnia:
- hipofibrynogenemia - występuje w wyniku współistniejącego zespołu rozsianego wykrzepiania wewnątrznaczyniowego;
- hiperurykemia - ze względu na skrócony cykl życiowy komórki.
Aby zidentyfikować możliwe przerzuty w różnych obszarach anatomicznych, przeprowadza się diagnostykę instrumentalną:
- Rentgen klatki piersiowej;
- USG moszny (u chłopców);
- USG narządów jamy brzusznej;
- USG gruczołów ślinowych;
- USG węzłów chłonnych;
- obrazowanie komputerowe i rezonans magnetyczny głowy, klatki piersiowej i jamy brzusznej, miednicy małej.
Jeśli podejrzewasz rozwój neurolukemii, dziecko powinno zostać skierowane na konsultację z neurologiem dziecięcym. W celu potwierdzenia rozpoznania konieczne jest wykonanie oftalmoskopii, RTG czaszki oraz badanie płynu mózgowo-rdzeniowego uzyskanego podczas nakłucia lędźwiowego.
Białaczka u dzieci wymaga diagnostyki różnicowej z białaczkową reakcją organizmu o charakterze przejściowym, która może wystąpić na tle sepsy, zakażenia wirusem cytomegalii, mononukleozy zakaźnej, krztuśca i gruźlicy.
Leczenie białaczki u dzieci
Celem leczenia białaczki u dzieci jest osiągnięcie całkowitej remisji. Dziecko jest hospitalizowane w poradni onkologicznej i umieszczane w sterylnym pudełku, aby zapobiec powikłaniom infekcyjnym.

Źródło: malysh-ma.ru
Aby zniszczyć klon białaczkowy, przeprowadza się polichemioterapię. Wybór schematu leczenia odbywa się z uwzględnieniem postaci i stadium choroby, ogólnego stanu dziecka, obecności lub braku współistniejącej patologii oraz wieku.
W przypadku nawrotów ostrej białaczki u dzieci rozstrzyga się kwestię konieczności przeszczepu szpiku kostnego. Jeśli jest to wskazane, przy pomocy radioterapii lub chemioterapii w ultra wysokich dawkach komórki białaczkowe są całkowicie niszczone, po czym wykonuje się przeszczep. Po tej procedurze dziecko z ciężką białaczką ma większe szanse na przeżycie.
Prowadzone jest również leczenie objawowe, które obejmuje:
- transfuzja erytrocytów i masy płytek krwi;
- terapia antybiotykowa;
- terapia hemostatyczna;
- terapia detoksykacyjna.
Potencjalne konsekwencje i komplikacje
Białaczka u dzieci może prowadzić do groźnego powikłania - neuroleukemii związanej z białaczkową infiltracją pni nerwowych, substancji i błon mózgu i rdzenia kręgowego. Kliniczne objawy neuroleukemii to:
- ból głowy, zawroty głowy;
- nudności wymioty;
- sztywność karku;
- podwójne widzenie (podwójne widzenie);
- niedowład kończyn;
- zaburzenia wrażliwości skóry;
- zaburzenie funkcji narządów miednicy.
Prognoza
Rokowanie w białaczce u dzieci zależy od wielu czynników (stan w momencie rozpoznania, wiek dziecka, wariant cytoimmunologiczny, obecność lub brak współistniejącej patologii). Czynniki pogarszające rokowanie to:
- wiek poniżej dwóch lub powyżej jedenastu lat;
- powiększenie węzłów chłonnych i / lub powiększenie wątroby i śledziony;
- neuroleukemia;
- Wariant choroby z komórkami B lub T;
- hiperleukocytoza blastyczna.
Czynniki poprawiające rokowanie:
- rozpoczęcie leczenia we wczesnym stadium białaczki;
- wiek dziecka wynosi od 2 do 11 lat;
- Płeć żeńska;
- ostra białaczka limfoblastyczna typu L.
Białaczka u dzieci przy braku specjalnego leczenia kończy się śmiercią w 100% przypadków. Nowoczesna polichemioterapia umożliwia uzyskanie stabilnej remisji choroby u 50-90% dzieci. O całkowitym wyzdrowieniu można mówić tylko wtedy, gdy czas trwania remisji przekracza 6-7 lat.
W przypadku nawrotów w większości przypadków chemioterapia pozwala uzyskać drugą remisję. Dzieci z drugą remisją są głównymi kandydatami do przeszczepu szpiku kostnego.
Podczas remisji, aby zapobiec nawrotowi białaczki, fizjoterapia i gwałtowna zmiana warunków klimatycznych są przeciwwskazane u dzieci.
Zapobieganie
Nie opracowano specyficznego zapobiegania białaczce.

Źródło: o-krohe.ru
Następujące działania odgrywają pewną rolę w zapobieganiu możliwym mutacjom w DNA komórek hematopoetycznych:
- ograniczenie narażenia dziecka na promieniowanie jonizujące - dzieci powinny mieć wyraźne wskazania do badania rentgenowskiego;
- zapobieganie kontaktowi dzieci z produktami zawierającymi benzen (benzyna, pestycydy, smary);
- zapobieganie biernemu paleniu przez dziecko;
- prawidłowe odżywianie dzieci, w pełni odpowiadające ich potrzebom wiekowym;
- aktywny tryb życia (regularne spacery na świeżym powietrzu, uprawianie sportu);
- przestrzeganie codziennej rutyny.
Aby zidentyfikować białaczkę na wczesnym etapie, kiedy leczenie jest najskuteczniejsze, konieczne jest uważne monitorowanie stanu zdrowia dzieci. Powinieneś regularnie poddawać się badaniom profilaktycznym, w tym oddawać krew do analizy. Jeśli u dziecka wystąpi ogólne osłabienie, pocenie się, gorączka, bóle stawów i kości, konieczne jest skonsultowanie się z lekarzem i przeprowadzenie badania składu krwi obwodowej.
Film z YouTube powiązany z artykułem:

Elena Minkina Doctor anestezjolog-resuscytator O autorze
Wykształcenie: ukończył Państwowy Instytut Medyczny w Taszkiencie, specjalizując się w medycynie ogólnej w 1991 roku. Wielokrotnie zaliczane kursy doszkalające.
Doświadczenie zawodowe: anestezjolog-resuscytator miejskiego kompleksu położniczego, resuscytator oddziału hemodializy.
Informacje są uogólnione i podane wyłącznie w celach informacyjnych. Przy pierwszych oznakach choroby skontaktuj się z lekarzem. Samoleczenie jest niebezpieczne dla zdrowia!