- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Ostatnio zmodyfikowany 2025-11-02 20:14.
Limfadenopatia
Treść artykułu:
- Przyczyny
- Rodzaje
- Oznaki limfadenopatii
- Diagnostyka
- Leczenie limfadenopatii
- Zapobieganie
Powiększenie węzłów chłonnych jest stanem patologicznym charakteryzującym się powiększeniem węzłów chłonnych i jest jednym z głównych objawów wielu chorób.
Węzły chłonne to obwodowe narządy układu limfatycznego. Pełnią rolę pewnego rodzaju filtra biologicznego, który oczyszcza napływającą do nich limfę z kończyn i narządów wewnętrznych. W ludzkim ciele znajduje się około 600 węzłów chłonnych. Można jednak wyczuć tylko węzły chłonne pachwinowe, pachowe i podżuchwowe, czyli te, które są zlokalizowane powierzchownie.

Przyczyny
Choroby zakaźne prowadzą do rozwoju limfadenopatii:
- bakteryjne [dżuma, tularemia, kiła, łagodna limforektuloza (choroba kociego pazura), ropne infekcje bakteryjne];
- grzybica (kokcydioidomikoza, histoplazmoza);
- mykobakterie (trąd, gruźlica);
- chlamydia (limfogranuloma weneryczna);
- wirusowe (HIV, zapalenie wątroby, odra, wirus cytomegalii, wirus Epsteina-Barr);
- pasożytnicze (filarioza, trypanosomatoza, toksoplazmoza).
Rozwój limfadenopatii może być spowodowany leczeniem niektórymi lekami, w tym cefalosporynami, preparatami złota, sulfonamidami, kaptoprylem, atenololem, allopurynolem, karbamazepiną, fenytoiną, penicyliną, hydralazyną, chinidyną, pirymetaminą.
Najczęstszą limfadenopatię obserwuje się na tle następujących chorób:
- zapalenie węzłów chłonnych;
- Mononukleoza zakaźna;
- Różyczka;
- streptoderma;
- gruźlica węzłów chłonnych;
- chłoniaki nieziarnicze;
- limfogranulomatoza (choroba Hodgkina);
- Choroba Gauchera;
- Wirusowe zapalenie wątroby;
- Choroba Stilla;
- sarkoidoza;
- Makroglobulinemia Waldenstroma;
- Choroba Niemanna-Picka;
- Borelioza;
- tularemia;
- Zakażenie wirusem HIV;
- łagodna limforektuloza.
Infekcje jamy ustnej i gardła często prowadzą do powiększenia węzłów chłonnych szyjki macicy. Zwykle stan ten rozwija się u dzieci i młodzieży na tle chorób zakaźnych wieku dziecięcego i wiąże się z funkcjonalną niedojrzałością układu odpornościowego, który nie zawsze odpowiednio reaguje na bodźce zakaźne. Największe ryzyko rozwoju limfadenopatii szyjki macicy występuje u dzieci, które nie otrzymały w odpowiednim czasie szczepienia przeciwko błonicy, śwince, odrze, różyczce.
Limfadenopatia pachowa jest spowodowana przez:
- procesy ropno-zapalne zlokalizowane w ramionach, barkach lub klatce piersiowej;
- niektóre rodzaje patologii skóry (neurodermit, łuszczyca);
- stany niedoboru odporności;
- choroby gruczołów mlecznych (zapalenie sutka, mastopatia, rak);
- autoimmunologiczne choroby układowe (toczeń rumieniowaty układowy, reumatoidalne zapalenie stawów, zesztywniające zapalenie stawów kręgosłupa, twardzina układowa).
Rodzaje
W zależności od liczby węzłów chłonnych zaangażowanych w proces patologiczny wyróżnia się następujące typy limfadenopatii:
- zlokalizowane - wzrost jednego węzła chłonnego;
- regionalny - wzrost kilku węzłów chłonnych zlokalizowanych w jednym lub dwóch sąsiednich obszarach anatomicznych, na przykład limfadenopatia pachowa;
- uogólnione - powiększone węzły chłonne są zlokalizowane w kilku nieciągłych obszarach anatomicznych, na przykład adenopatia pachwinowa i szyjna.
Miejscowe limfadenopatie są znacznie częstsze (w 75% przypadków) niż regionalne lub uogólnione. U około 1% pacjentów z przetrwałą limfadenopatią badanie lekarskie ujawnia nowotwory złośliwe.
W zależności od czynnika etiologicznego limfadenopatia to:
- pierwotne - spowodowane pierwotnymi zmianami nowotworowymi węzłów chłonnych;
- wtórne - zakaźne, lekowe, przerzutowe (wtórny proces nowotworowy).
Z kolei limfadenopatia zakaźna dzieli się na specyficzną (spowodowaną gruźlicą, kiłą i innymi specyficznymi infekcjami) i niespecyficzną.
W zależności od czasu trwania przebiegu klinicznego rozróżnia się ostrą i przewlekłą limfadenopatię.
Oznaki limfadenopatii
W przypadku powiększenia węzłów chłonnych szyjnych, pachwinowych lub pachowych obserwuje się wzrost węzłów chłonnych w odpowiednim obszarze, od nieznacznego do zauważalnego gołym okiem (od małego grochu do gęsiego jaja). Ich palpacja może być bolesna. W niektórych przypadkach na powiększonych węzłach chłonnych obserwuje się zaczerwienienie skóry.

Nie można wykryć powiększenia węzłów chłonnych węzłów trzewnych (krezkowych, oskrzelowych, węzłów chłonnych wnęki wątrobowej) wzrokowo lub palpacyjnie, ustala się ją dopiero podczas badania instrumentalnego pacjenta.
Oprócz wzrostu węzłów chłonnych istnieje szereg objawów, które mogą towarzyszyć rozwojowi limfadenopatii:
- niewyjaśniona utrata masy ciała;
- podwyższona temperatura ciała;
- nadmierne pocenie się, szczególnie w nocy;
- powiększenie wątroby i śledziony;
- nawracające infekcje górnych dróg oddechowych (zapalenie migdałków, zapalenie gardła).
Diagnostyka
Ponieważ limfadenopatia nie jest niezależną patologią, ale tylko objawem zatrucia w wielu chorobach, jej diagnoza ma na celu zidentyfikowanie przyczyn, które doprowadziły do wzrostu węzłów chłonnych. Badanie rozpoczyna się od dokładnego zebrania wywiadu, co w wielu przypadkach pozwala na postawienie wstępnej diagnozy:
- jedzenie surowego mięsa - toksoplazmoza;
- kontakt z kotami - toksoplazmoza, choroba kociego pazura;
- niedawne transfuzje krwi - wirus zapalenia wątroby typu B, cytomegalowirus;
- kontakt z pacjentami z gruźlicą - gruźlicze zapalenie węzłów chłonnych;
- dożylne podawanie leków - zapalenie wątroby typu B, zapalenie wsierdzia, zakażenie wirusem HIV;
- seks przypadkowy - wirus zapalenia wątroby typu B, wirus cytomegalii, opryszczka, kiła, zakażenie wirusem HIV;
- praca w rzeźni lub gospodarstwie hodowlanym - różyczka;
- wędkarstwo, polowanie - tularemia.
W przypadku miejscowej lub regionalnej limfadenopatii przeprowadza się badanie obszaru, z którego limfa przepływa przez dotknięte węzły chłonne, pod kątem obecności guzów, zmian skórnych i chorób zapalnych. Badane są również inne grupy węzłów chłonnych w celu wykrycia ewentualnej uogólnionej limfadenopatii.
W przypadku miejscowej limfadenopatii anatomiczna lokalizacja powiększonych węzłów chłonnych może znacznie zawęzić liczbę podejrzewanych patologii. Na przykład infekcje przenoszone drogą płciową zwykle prowadzą do rozwoju limfadenopatii pachwinowej, a chorobie kociego pazura towarzyszy powiększenie węzłów chłonnych pachowych lub szyjnych.
Zwiększenie liczby węzłów chłonnych w prawym rejonie nadobojczykowym jest często związane ze złośliwym procesem w przełyku, płucach i śródpiersiu. Limfadenopatia nadobojczykowa lewa sygnalizuje możliwość uszkodzenia pęcherzyka żółciowego, żołądka, prostaty, trzustki, nerek, jajników, pęcherzyków nasiennych. Patologiczny proces w jamie brzusznej lub miednicy może prowadzić do wzrostu okołopępciowych węzłów chłonnych.
Badanie kliniczne pacjentów z uogólnioną limfadenopatią powinno być ukierunkowane na poszukiwanie choroby ogólnoustrojowej. Cennym odkryciem diagnostycznym jest wykrywanie stanów zapalnych stawów, błon śluzowych, powiększenia śledziony, powiększenia wątroby i różnego rodzaju wysypek.

W celu identyfikacji przyczyny, która doprowadziła do powiększenia węzłów chłonnych, zgodnie ze wskazaniami wykonuje się różnego rodzaju badania laboratoryjne i instrumentalne. Schemat standardowej ankiety zwykle obejmuje:
- ogólne i biochemiczne badanie krwi;
- ogólna analiza moczu;
- Rentgen klatki piersiowej;
- USG narządów jamy brzusznej i miednicy;
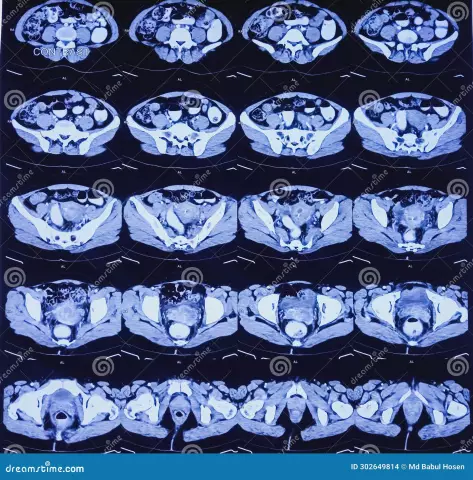
- obrazowanie komputerowe i rezonans magnetyczny.
W razie potrzeby można wykonać biopsję powiększonego węzła chłonnego, a następnie przeprowadzić badanie histologiczne i cytologiczne pobranych próbek tkanek.
Leczenie limfadenopatii
Leczenie limfadenopatii polega na wyeliminowaniu choroby podstawowej. Tak więc, jeśli powiększenie węzłów chłonnych jest związane z infekcją bakteryjną, wskazany jest przebieg antybiotykoterapii, leczenie powiększenia węzłów chłonnych o etiologii gruźliczej przeprowadza się zgodnie ze specjalnym schematem DOTS +, leczenie powiększenia węzłów chłonnych spowodowanej chorobą onkologiczną polega na leczeniu przeciwnowotworowym.
Zapobieganie
Zapobieganie limfadenopatii ma na celu zapobieganie chorobom i zatruciom, które mogą wywoływać wzrost węzłów chłonnych.
Film z YouTube powiązany z artykułem:

Elena Minkina Doctor anestezjolog-resuscytator O autorze
Wykształcenie: ukończył Państwowy Instytut Medyczny w Taszkiencie, specjalizując się w medycynie ogólnej w 1991 roku. Wielokrotnie zaliczane kursy doszkalające.
Doświadczenie zawodowe: anestezjolog-resuscytator miejskiego kompleksu położniczego, resuscytator oddziału hemodializy.
Informacje są uogólnione i podane wyłącznie w celach informacyjnych. Przy pierwszych oznakach choroby skontaktuj się z lekarzem. Samoleczenie jest niebezpieczne dla zdrowia!